ЭЛЕКТРОННОЕ СПРАВОЧНОЕ РУКОВОДСТВО ДЛЯ ВРАЧА СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
ГЛАВА 10
НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ И НЕОТЛОЖНЫЕ НЕВРОЛОГИЧЕСКИЕ ЗАБОЛЕВАНИЯ
10.1 ОСТРЫЕ НАРУШЕНИЯ МОЗГОВОГО КРОВООБРАЩЕНИЯ
ОПРЕДЕЛЕНИЕ
Инсульт - это вызванное патологическим процессом острое нарушение кровообращения в головном или спинном мозге, сопровождающееся развитием стойких симптомов поражения ЦНС. Преходящие нарушения мозгового кровообращения - это такие нарушения церебральной гемодинамики, которые характеризуются внезапностью и кратковременностью дисциркуляторных расстройств в головном мозге, проявляющихся очаговыми и/или общемозговыми симптомами, проходящими в течение 24 часов.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Основными причинами развития ишемического инсульта (инфаркта мозга) являются атеросклероз крупных артериальных сосудов; заболевания, сопровождающиеся тромботической эмболизацией мозговых артерий (поражение клапанов сердца, инфекционный эндокардит, СССУ, мерцание предсердий, тромбы в полостях сердца и т.п.), заболевания, характеризующиеся поражением артериол (артериальная гипертензия, артерииты); гематологические заболевания (лейкозы, полицитемия и т.д.).
В патогенезе инфаркта мозга основную роль играет критическое снижение мозгового кровотока вследствие расстройства общей гемодинамики или срыва саморегуляции мозгового кровообращения. Основными причинами внутримозгового кровоизлияния являются артериальная гипертензия, внутричерепная аневризма, церебральная амилоидная ангиопатия, использования антикоагулянтов или тромболитиков.
Субарахноидальные кровоизлияния в основном обусловлены разрывом мешотчатой аневризмы (60% всех случаев), артериовенозной мальформацией (5% всех случаев) и примерно в 30% случаев установить причину не удается.
Геморрагический инсульт развивается в результате разрыва сосуда или как следствие вазомоторных нарушений, приводящих к длительному спазму, парезу или параличу сосудов мозга, что вызывает замедление тока крови и развитие гипоксии мозга.
КЛАССИФИКАЦИЯ.
I. Преходящие нарушения мозгового кровообращения
1. Транзиторные ишемические атаки.
2. Гипертонические церебральные кризы.
II. Острая гипертоническая энцефалопатия.
III. Инсульты
1. Геморрагические
а) паренхиматозные.
б) субарахноидальные.
в) субдуральные и эпидуральные гематомы.
г) сочетанные.
2. Ишемические
КЛИНИЧЕСКАЯ КАРТИНА.
Патогномоничных признаков для того или иного вида острого нарушения мозгового кровообращения не существует.
Для диагностики геморрагического инсульта имеет значение следующее сочетание признаков:
1. Данные в анамнезе, указывающие на высокое артериальное давление и гипертонические церебральные кризы.
2. Острое начало заболевания, чаще днем, во время активной деятельности. Быстрое, прогрессирующее ухудшение состояния пациента.
3. Преобладание в клинической картине очаговых симптомов над общемозговыми, раннее развитие комы.
4. Выраженные вегетативные нарушения: гиперемия или, в особенно тяжелых случаях, бледность лица, потливость, повышение температуры тела и другие симптомы, являющиеся следствием нарушения функций гипоталамуса.
5. Раннее появление симптомов, обусловленных смещением и сдавленном мозгового ствола. При этом кроме нарушения сознания, дыхания и сердечной деятельности отмечаются глазодвигательные расстройства (сужение глазной щели, изменение величины зрачков - в 80% случаев мидриаз на стороне поражения, страбизм, диплопия) нистагм, расстройства мышечного тонуса по типу децеребрационной ригидности и горметонии.
6. Возраст больных - 40-55 лет.
Диагностические признаки, характерные для ишемического инсульта:
1. Указание в анамнезе на ИБС, инфаркт миокарда, мерцательную аритмию и транзиторные ишемические атаки.
2. Менее бурное, чем при геморрагическом инсульте развитие, часто во сне или сразу после сна.
3. Преобладание очаговых симптомов над общемозговыми, относительная устойчивость жизненно важных функций, сохранность сознания.
4. Возраст больных - старше 60 лет.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
Недифференцированная терапия на догоспитальном этапе.
1. Больной с острым нарушением мозгового кровообращения при любой форме инсульта должен быть срочно госпитализирован в лежачем положении в сопровождении медицинского работника в неврологическое отделение больницы. Транспортировка осуществляется машиной скорой помощи, на носилках с приподнятым головным концом. Противопоказанием для транспортировки являются грубые нарушения дыхания или сердечно-сосудистой деятельности, предагональное состояние.
2. Нормализация жизненно важных функций - дыхания и сердечно-сосудистой деятельности.
3. Борьба с отеком мозга, направленная на снятие цитотоксического и перифокального отека. Наиболее перспективны в этом отношении кортикостероиды, в частности, дексаметазон, который в 6 раз активнее преднизолона, не вызывает задержки калия. В первые 2-3 дня инсульта дексаметазон назначают в дозе 16-20 мг/сут внутривенно капельно или струйно (по 4 мг каждые 6 часов) с постепенным снижением суточной дозы - 12-8-4 мг. Затем, если позволяет состояние больного, переходят на пероральный прием препарата. Продолжительность приема дексаметазона зависит от тяжести инсульта и выраженности отека головного мозга.
Эффективность кортикостероидов и возможность их назначения при геморрагических инсультах обсуждается до сих пор. При их применении следует помнить о таком противопоказании, как высокое АД. Однако многие авторы считают их назначение возможным и в этом случае, если в клинических симптомах преобладают явления отека мозга.
4. Вторая группа препаратов, к сожалению, очень редко используемая для снятия отека мозга - это осмотические диуретики. Некоторые авторы считают, что осмотические диуретики более эффективны, чем кортикостероиды. Используется маннитол в дозе 0,5-1 г/кг внутривенно капельно в виде 10-20% р-ра, приготовленного ex tempore на физиологическом растворе или 5% глюкозе. Максимальная разовая доза препарата - 3 г/кг. Однако при его применении следует помнить о таком неприятном феномене, как “симптом отдачи”, то есть повышение внутричерепного давления в среднем на 30-40% от исходного через 45 мин - 2 часа после введения препарата. С этим побочным эффектом можно бороться, во-первых, дробным введением препарата, разбивая суточную дозу на 2-3 приема, или, во-вторых, вводить между приемами маннитола, салуретики, например фуросемид в дозе 40 мг внутривенно струйно или в/м на физиологическом растворе. Применение только салуретиков (фуросемида и других), особенно при ишемическом характере инсульта, считается нецелесообразным. Эти препараты вызывают потерю электролитов с мочой, не оказывая значимого снижения внутричерепного давления. Кроме того, салуретики ухудшают микроциркуляцию и нарушают реологические свойства крови, что в свою очередь может способствовать дальнейшему развитию отека мозга.
Кроме маннитола из осмодиуретиков можно использовать глицерин, который не обладает “симптомом” отдачи и умеренно действует на системное артериальное давление. Применяется препарат внутривенно капельно в виде 10% р-ра следующего состава (глицерин - 30,0; аскорбинат натрия - 20,0; физиологический раствор - 250,0) в количестве 400-800 мл/сут в течение первых 2-3 дней заболевания. Возможно применение препарата перорально - по 1 г/кг каждые 6 часов.
5. Поскольку неврологический дефицит, возникающий после геморрагических инсультов связан не с самим кровозлиянием, а с ангиоспазмом и ишемией вокруг него, целесообразно применять препараты улучшающие кровоснабжение головного мозга. Предложен специальный препарат, улучшающий мозговое кровообращение - нимотоп (нимодипин), о котором будет сказано ниже. При его отсутствии можно использовать следующие лекарственные средства:
а) эуфиллин 2,4% р-р 10 мл внутривенно струйно или капельно на физиологическом растворе (препарат несовместим с растворами глюкозы!).
б) кавинтон (не ранее чем через 4-5 дней от начала геморрагического инсульта) - в дозе 1-2 мл (10-20 мг) внутривенно капельно на физиологическом р-ре.
6. Купирование рвоты - нейролептики, например галоперидол по 0,4 - 1 мл 0,5% в/м или метоклопрамид (церукал, реглан) по 10 мг в/м.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. Применение таких препаратов как хлористый кальций, викасол или аскорбиновая кислота для остановки кровотечения при геморрагических инсультах бессмысленно, так как они начинают действовать только через несколько суток.
2. Применение оксибутирата натрия и реланиума в качестве антигипоксантов при ишемическом инсульте возможно лишь при полной уверенности в характере инсульта, так как они могут стушевать картину заболевания.
10.2 ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА
Различают открытые черепно-мозговые травмы (ЧМТ), когда нарушена целостность кожных покровов, подкожной клетчатки и костей черепа и закрытые черепно-мозговые травмы.
При закрытой черепно-мозговой травме различают сотрясение, ушиб и сдавление мозга, травматические кровоизлияния, переломы костей свода или основания черепа.
Клиническая симптоматика травматических повреждений складывается из общемозговых симптомов и местных расстройств, обусловленных поражением определенных участков мозга.
При сотрясении мозга наступает потеря сознания (при легкой степени на несколько минут, при тяжелой до 3 часов), после чего больные жалуются на общую слабость, головную боль, головокружение, тошноту, рвоту. Как правило, больные не могут вспомнить события, предшествовавшие травме (ретроградная амнезия). Очаговая неврологическая симптоматика не выявляется.
При ушибе мозга наблюдается глубокое угнетение сознания, нередко сочетающееся с двигательным возбуждением. При тяжелых ушибах мозга расстройство сознания может длиться несколько суток, после его восстановления больные вялые, сонливые, характерна ретроградная амнезия. Общемозговая симптоматика сочетается с очаговыми симптомами (определяются локализацией основного поражения мозга). Часто при обследовании больного наблюдаются парезы или параличи мышц, расстройства чувствительности, нарушения речи, поражения отдельных черепных нервов, менингеальные симптомы. В дальнейшем могут появиться эпилептические припадки. Показано, что встречаемость эпилептического синдрома при внутричерепных гематомах более чем в 10 раз выше, чем при ушибах головного мозга (при сотрясении мозга припадки, причинно обусловленные травмой головы, не встречаются). Следовательно, появление эпилептических припадков в остром периоде ЧМТ должно настораживать относительно формирования очага сдавления головного мозга. При тяжелых ушибах мозга определяются дыхательные и сердечно-сосудистые расстройства.
Сдавление мозга может быть обусловлено кровоизлиянием из сосудов оболочек мозга, реже обломками костей свода черепа, отеком мозга. Признаки нарастающего сдавления головного мозга - усиление головной боли, упорная рвота, возбуждение, потеря сознания. Наблюдаются брадикардия, учащенное поначалу дыхание становится шумным редким и неравномерным. При субдуральных гематомах отмечается характерный "светлый промежуток", когда от нескольких часов до 2-3 суток больной чувствует себя хорошо, а затем наступает сопор или коматозное состояние и развиваются очаговые симптомы: контралатеральный гемипарез, эпилептические припадки. На стороне очага обычно расширен зрачок (гомолатеральная анизокория). При люмбальной пункции отмечается повышение давления спинномозговой жидкости, в которой содержится примесь крови. При острых эпидуральных гематомах большинство больных практически сразу находятся в бессознательном состоянии. Светлый промежуток до наступления комы составляет обычно от минут до нескольких часов. Все остальные симптомы сходны с субдуральной гематомой, но развиваются быстрее.
При переломах костей свода черепа наблюдаются симптомы сотрясения или ушиба мозга, сочетающиеся с кровоизлияниями из оболочечных сосудов. Особого внимания требуют вдавленные переломы костей свода черепа, при которых удаление отломков предупреждает развитие тяжелых осложнений (травматическая эпилепсия).
При переломах костей основания черепа наблюдаются кровотечения из носа, рта или ушей, симптом "очков" - кровоподтеки в клетчатку век, поражения отдельных черепных нервов, чаще лицевого с картиной одностороннего пареза мускулатуры лица или слухового со снижением слуха. Наблюдаются менингеальные симптомы (Кернига, Брудзинского).
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
Неотложная помощь при всех формах травматических поражений центральной нервной системы состоит в осторожной транспортировке больного в нейрохирургическое отделение.
1. При открытой черепно-мозговой травме неотложная помощь состоит в наложении асептической повязки, и немедленной транспортировке больного в хирургическое отделение, где производится первичная обработка раны.
2. На догоспитальном этапе при необходимости проводится коррекция дыхательных расстройств (включая трахеостомию и искусственную вентиляцию легких), обеспечивается стабильность гемодинамики (гипотензивная либо гипертензивная терапия).
3. Купирование рвоты - метоклопрамид (церукал, реглан) по 10 мг в/м.
4. При возникновении эпилептических припадков рекомендовано введение диазепама (реланиума) в дозе 10 мг внутривенно струйно. При отсутствии эффекта от введения реланиума, возникновении повторных эпилептических припадков и эпилептического статуса к лечению добавляют оксибутират натрия 20% раствор в дозе 10 мл внутривенно струйно.
5. Противоотечная терапия (см. ниже).
6. Эуфиллин внутривенно струйно в дозе 10 мл 2,4% раствора. Препарат обладает бронхорасширяющим, мембранстабилизирующим, противоотечным, венотоническим и сосудорасширяющим эффектом. Однако при его применении нужно помнить о таком побочном эффекте, как возмодность возникновения судорожных припадков. Поэтому назначать эуфиллин следует под прикрытием противосудорожной терапии.
ДИФФЕРЕНЦИРОВАННАЯ ТЕРАПИЯ В ЗАВИСИМОСТИ ОТ ТЯЖЕСТИ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ:
I. ЛЕГКАЯ ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА (сотрясение головного мозга).
а) Постельный режим в течение 2-3 дней. б) Анальгетики: анальгин 50% - 2,0 в/м, баралгин - в дозе 5,0 в/м.
в) Транквилизаторы: реланиум - 2,0 в/м.
г) Ноотропы: глицин - 1 г сублингвально или ноотропил в дозе 4,8 г/сут, разделенных на два приема (утром и днем) в течение 2-4 недель. Далее препарат используется в дозе 2,4 г/сут, разделенных на два приема, в течение 1-3 месяцев после травмы.
II. ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА СРЕДНЕЙ ТЯЖЕСТИ И ТЯЖЕЛАЯ (ушиб головного мозга легкой, средней, тяжелой степени, травматическое сдавление головного мозга).
1. Борьба с отеком мозга.
При появлении признаков внутричерепной гипертензии (головная боль и нарастание неврологической симптоматики при достаточной оксигенации и стабильном АД) лучше применять осмотические диуретики. Назначают маннитол в дозе 100-200 мл 20% раствора, при необходимости в дальнейшем вводят 100 мл препарата каждые 4 часа. В острых случаях для быстрого снижения внутричерепного давления в дополнение к маннитолу назначают фуросемид в дозе 0,5 мг/кг (в среднем 20-40 мг) внутривенно струйно. Кроме маннитола из осмотических диуретиков можно использовать глицерин, который не обладает "симптомом" отдачи и умеренно действует на системное артериальное давление. Применяется препарат внутривенно капельно в виде 10% р-ра следующего состава (глицерин - 30,0; аскорбинат натрия - 20,0; физиологический раствор - 250,0) в количестве 400-800 мл/сут в течение первых 2-3 дней заболевания. Для проявления лучшего эффекта осмодиуретиков их целесообразно вводить вместе с реополиглюкином в дозе 400мл. Возможно применение глицерина перорально - по 1 г/кг каждые 6 часов. Мнения о применении кортикостероидов по данным различных авторов противоречивы. Их назначают строго по показаниям. Обычно используют дексаметазон - 10 мг внутривенно, затем по 4 мг каждые 6 часов.
Если все меры, перечисленные выше, не принесли результата, то внутривенно струйно вводят 50-100 мг пентобарбитала. При необходимости поддержания внутричерепного давления ниже 15-20 мм рт. ст. введение препарата можно повторять каждый час. При введении барбитуратов необходим мониторинг АД и внутричерепного давления. Лечение проводят под ежедневным контролем уровня пентобарбитала в сыворотке вплоть до стабилизации внутричерепного давления на уровне не выше 15-20 мм рт. ст. в течение 24 часов. Кроме пентобарбитала можно использовать тиопентал натрия из расчета 2-3 мг на 1 кг массы тела в течение 8-10 сут после тяжелой черепно-мозговой травмы. Кроме этого применяется ИВЛ в режиме гипервентиляции.
2. Энергообеспечение мозга и борьба с церебральной гипоксией. При тяжелой черепно-мозговой травме внутривенно вводят 10% раствор глюкозы в средней дозе 2 г на 1 кг массы тела в комплексе с инсулином и ионами калия (панангин в дозе 5-10 мл; калия хлорид в дозе 10 мл 10% р-ра). Мощным антигипоксическим эффектом обладают также барбитураты (см. выше) и оксибутират натрия (ГАМК). Для устранения постгипоксических реакций его вводят из расчета 25-50 мг на 1 кг массы тела в час (20% раствор) на протяжении такого же, как для барбитуратов времени.
3. Противосудорожная терапия. Фенитоин. Насыщающая доза 15 мг/кг (взрослым 1000 мг) в течение первых 24 ч, поддерживающая доза - 5 мг/кг/сут (взрослым 300-400 мг/сут). Препарат вводят внутривенно или внутрь через назогастральный зонд. Если у больных не было эпилептических припадков, то длительность противосудорожной терапии не должна превышать одной недели. При возникновении немедленных припадков или высоком риске посттравматической эпилепсии проводят 1-3 месячный курс с подбором противоэпилептических препаратов.
Также для профилактики судорожных припадков можно использовать сульфат магния 25% в дозе 2500 мг внутривенно струйно, кроме противосудорожного эффекта препарат оказывает и противоотечный эффект.
4. В случаях геморрагического синдрома применяются следующие лекарственные препараты: а) Дицинон (этамзилат) 12,5% раствор 2 мл в/м или внутривенно струйно 2-3 раза в день.
б) Антифибринолитическая терапия e-аминокапроновой кислотой в виде 5% р-ра с интервалом 6 часов, в дозе 20-30 г/сут). Ингибиторы фибринолиза животного происхождения - трасилол в суточной дозе 25000-75000 ЕД (1-3 ампулы) внутривенно капельно дробно каждые 12 часов в течение 4-7 дней или контрикал внутривенно капельно по 10000-20000 ЕД (до 40000 ЕД/сут).
5. Хирургическое лечение.
КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ ИСПОЛЬЗУЕМЫХ ПРЕПАРАТОВ
ОКСИБУТИРАТ НАТРИЯ
Фармакодинамика.
Производное барбитуровой кислоты, короткого действия. Механизм действия: усиливает и/или имитирует тормозящее действие ГАМК на синаптическую передачу. Седативное и снотворное действие связано с подавлением сенсорной зоны коры головного мозга. Противосудорожное действие обусловлено подавлением моносинаптической и полисинаптической передачи в ЦНС.
Клинические эффекты:
1. Седативное и снотворное действие.
2. Антигипоксическое.
3. Противосудорожное.
Фармакокинетика.
После приема внутрь всасывается не полностью, при парентеральном введении резорбируется хорошо. Эффект наступает через 10-15 мин после внутривенного введения. 60-70% препарата связывается с белками плазмы. Длительность действия составляет 3-4 часа. Период полувыведения от 15 до 50 часов. Выводится в основном почками.
Показания.
1. Эпилепсия.
2. Наркоз, как вспомогательное средство.
3. Внутричерепная гипертензия, отек головного мозга.
Противопоказания.
1. Порфирия в анамнезе.
2. Тяжелая анемия.
3. Бронхиальная астма в анамнезе.
4. Печеночно-почечная недостаточность.
Побочное действие.
1. При внутривенном введении тяжелое угнетение дыхания, апноэ, бронхоспазм.
2. Возникновение психической и физической зависимости.
3. Депрессия.
4. Аллергические реакции.
5. Парадоксальная реакция (возбуждение).
Лекарственное взаимодействие.
Препарат может снижать эффективность кортикостероидов, карбамазепина, трициклических антидепрессантов, витамина D, гликозидов наперстянки.
Оксибутират натрия может усиливать депрессивное действие на ЦНС других психотропных препаратов и алкоголя. При одновременном приеме мапротилина, последний может снижать судорожный порог и уменьшать противосудорожное действие барбитуратов.
АЛГОРИТМ ДЕЙСТВИЙ ПРИ ЧМТ.
|
ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА |
||
|
I. НЕДИФФЕРЕНЦИРОВАННАЯ ТЕРАПИЯ |
||
|
Коррекция дыхания
|
Стабилизация гемодинамики |
Купирование рвоты |
|
II. ДИФФЕРЕНЦИРОВАННАЯ ТЕРАПИЯ |
||
|
Легкая степень ЧМТ |
Средняя и тяжелая степень ЧМТ |
|
|
I |
I |
|
|
Анальгетики |
Противоотечная терапия |
|
|
Транквилизаторы |
Антигипоксическая терапия |
|
|
Ноотропы |
Противосудорожная терапия |
|
|
|
Антигеморрагическая терапия I |
|
|
|
Хирургическое лечение |
|
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. Применение таких препаратов как хлористый кальций, викасол, аскорбиновая кислота и т. д. в качестве антигеморрагической терапии бесполезно, так как они начинают действовать лишь через несколько суток.
2. Нет необходимости проводить профилактическую противосудорожную терапию при черепно-мозговых травмах легкой степени.
10.3 СИНКОПЕ
ОПРЕДЕЛЕНИЕ.
Синкопе (обморок, от греческого sykopto - обессиливать, истощать, уничтожать) - приступ кратковременной утраты сознания, обусловленный преходящим снижением мозгового кровотока. Критическая величина кровотока у человека, необходимая для поддержания эффективной деятельности головного мозга, составляет около 20 мл на 100 г мозга в минуту, кровоток ниже этого предела быстро ведет к развитию мозговой недостаточности.
Объективными симптомами обморочного состояния являются резкая бледность, холодные конечности, редкое поверхностное дыхание, малый пульс, низкое артериальное давление, спавшиеся периферические вены, расслабленные мышцы. Иногда больной "закатывает" глаза; зрачки узкие, реакция на свет живая. Через несколько минут больной приходит в себя, открывает глаза, начинает реагировать на окружающее, задает вопросы; постепенно возвращается нормальный цвет лица. Слабость, головная боль могут оставаться в течение еще нескольких часов.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Наиболее часто встречается вазовагальный обморок от 28 до 91,3% всех обмороков, который обычно провоцируется страхом, стрессом или болью, преимущественно у здоровых молодых людей. Ощущение внезапной общей слабости, предшествующее развитию обморока, в этих случаях сочетается с чувством дурноты, мельканием в глазах, звоном в ушах, несистемным головокружением, тошнотой. потливостью, дискомфортом в эпигастрии, гипер- и тахипноэ, расширением зрачков. Объективное исследование выявляет бледность кожи, похолодание конечностей, редкий пульс и снижение артериального давления; в тяжелых случаях, когда обморок длится 10 секунд или более, возможны судороги и непроизвольное мочеиспускание.
Ортостатическая гипотензия клинически характеризуется мгновенным обмороком при переходе из горизонтального в вертикальное положение без предшественников и признаков повышения тонуса симпатической нервной системы. Отмечается низкое артериальное давление при нормальной частоте сердечных сокращений. После выхода из обморока кожные покровы сухие. С возрастом эффективность компенсаторных механизмов снижается, поэтому ортостатические синкопальные состояния возникают чаще в пожилом возрасте.
Синкопе каротидного синуса возникает при раздражении зоны каротидного синуса - чаще у мужчин пожилого, страдающих атеросклерозом. Провоцирующие факторы - тугой воротничок или галстук, наклон головы, бритье, врачебные вмешательства - бронхо- и гастроскопия, массирование зоны каротидного синуса с целью купирования пароксизма суправентрикулярной тахикардии. Обморок развивается в вертикальном положении, отмечается брадикардия, гипотония.
При снижении венозного возврата к сердцу вследствие закупорки митрального отверстия у пациентов с миксомой предсердия или шаровидным тромбом левого предсердия обморок возникает в горизонтальном положении, при перемене положения тела или во время нагрузки. В этом случае могут отмечаться вариабельность аускультативной картины (непостоянный систолический шум на верхушке сердца) и преходящие нарушения ритма. Диагноз верифицируется при эхокардиографии.
Снижение сердечного выброса с развитием обморока может быть вызвано нарушением оттока крови из левого желудочка. Как правило, синкопальное состояние развивается при нагрузке (реже - в покое), может сопровождаться приступом стенокардии. При аортальном пороке объективное исследование выявляет характерные признаки стеноза устья аорты: бледность кожи, мягкий неполный пульс, низкое артериальное давление, значительная гипертрофия левого желудочка сердца с усиленным верхушечным толчком и грубый систолический шум на аорте. При тромбоэмболии легочной артерии в 13% случаев синкопе - начальный или доминирующий признак.
Миокардиальная недостаточность при остром инфаркте миокарда с развитием острой ишемии головного мозга клинически проявляется обмороком. Следует помнить, что при церебральной форме инфаркта миокарда синкопальное состояние может быть единственным проявлением острой коронарной патологии. При тампонаде перикарда со снижением сердечного выброса и обмороком диагноз может быть заподозрен на основании кардиомегалии, глухости сердечных тонов, низкого вольтажа ЭКГ.
Остро развившиеся брадиаритмии с частотой сердечных сокращений менее 35-40 ударов в мин приводят к развитию синкопального состояния. Если при электрокардиографическом исследовании обнаруживается высокая степень атриовентрикулярной блокады, говорят о приступе Морганьи-Эдемса-Стокса. Тахиаритмии с частотой сердечных сокращений более 180 ударов в мин (суправентрикулярная тахикардия без атриовентрикулярной блокады, желудочковая тахикардия, фибрилляция желудочков) также могут проявляться обмороком.
Обморок - одно из важнейших проявлений гипогликемии - резкого снижения уровня сахара крови (менее 1,65 ммоль/л). Чаще всего гипогликемия наблюдается при передозировке инсулина у больных сахарным диабетом. Приступ слабости при гипогликемии сочетается с острым голодом, дрожью в теле, обильным потом, дезориентацией. После приема нескольких кусков сахара, ложки варенья, меда, лучше с теплым чаем, больные обычно выходят из состояния гипогликемии. Если же больной вовремя не сделает этого или количество съеденного сахара окажется недостаточным, может развиться обморок, а в последующем - гипогликемическая кома. Правильному распознаванию гипогликемии как причины синкопального состояния способствуют анамнестические указания на сахарный диабет и инсулинотерапию, следы инъекций инсулина на коже живота, бедер, достаточно характерная клиническая картина приступа и эффект от внутривенного введения глюкозы.
КЛАССИФИКАЦИЯ
1. Нейрогенный тип.
1. Вазовагальный.
2. Синокаротидный (синдром гиперчувствительности каротидного синуса).
3. Ситуационные обмороки: обмороки при мочеиспускании (никтурический) и дефекации; обмороки при кашле; обмороки при глотании; обмороки после приема пищи.
2. Кардиогенный тип.
1. Обструктивные кардиогенные обмороки, обусловленные препятствием кровотоку в сердце или магистральных сосудах (миксома предсердий, стеноз аорты, эмболия легочной артерии, инфаркт миокарда, гипертрофическая кардиомиопатия и т. д.).
2. Аритмические кардиогенные обмороки (желудочковая тахикардия, атриовентрикулярная блокада, синдром слабости синусового узла, синдроме удлинения интервала QT и т. д.).
3. Ортостатический тип.
а) идиопатическая ортостатическая гипотония.
б) вторичная ортостатическая гипотония при:
- вегетативных полинейропатиях (сахарный диабет, алкоголизм, амилоидоз).
- медикаментозной терапии (гипотензивными и сосудорасширяющими средствами, нитратами, транквилизаторами, антидепрессантами, фенотиазинами).
- гиповолемии (при кровопотере, рвоте, повышенном диурезе, дегидратации).
- длительном постельном режиме, детренирующим сердечно-сосудистую систему.
4. Церебральный тип.
а) транзиторные ишемические атаки.
б) мигрень.
5. Психогенный тип.
а) истерия.
б) гипервентиляционный синдром.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
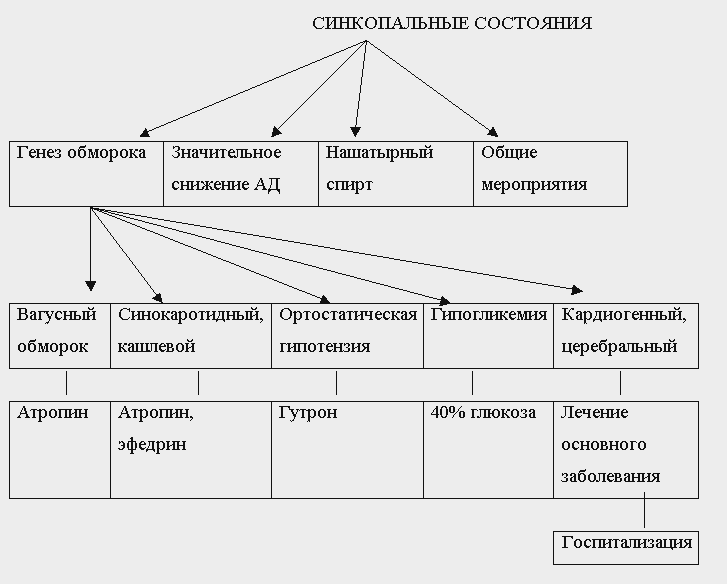
1. Необходимо постараться уточнить генез обморока для определения тактики его лечения.
2. При повторных обмороках неясного генеза необходимо исключить заболевания сердца, так как кардиогенные обмороки угрожают жизни. В большинстве случаев это удается сделать на основании анамнеза, осмотра и обычных инструментальных методов исследования (в первую очередь, электрокардиография).
3. При обмороках любой этиологии необходимо максимально обеспечить приток крови к мозгу: пациента следует уложить на спину, приподняв ноги, или усадить, опустив при этом голову между коленями. Верхнюю часть туловища освобождают от стесняющей одежды (развязывают галстук, расстегивают воротник), открывают окно для увеличения притока воздуха. Голову укладывают на бок для предотвращения западения языка.
4. Применяются средства, обладающие рефлекторным стимулирующим действием на дыхательный и сосудодвигательный центр: нашатырный спирт, обрызгивание лица холодной водой и т. д.
5. В случаях значительного снижения АД могут быть введены симпатикотонические средства - 1% р-р мезатона 0,5-1 мл п/к или в/м или эфедрин 0,5-1 мл 5% р-ра п/к или в/м.
6. При вагусных обмороках с замедлением или остановкой сердечной деятельности показано введение 0,5-1 мл 0,1% р-ра атропина п/к.
7. При синокаротидных и кашлевых обмороках применяют атропин или эфедрин (см. выше).
8. В случаях никтурических обмороков необходимо ограничить прием алкоголя и совершать мочеиспускание сидя.
9. В случае идиопатической ортостатической гипотензии либо гипотензии, вызванной приемом психотропных средств, рекомендуется прием препарата гутрона (мидодрин) по 2,5 мг 2 раза в сутки или 2 мл (5 мг) в/м.
10. При гипогликемических обмороках необходимо ввести 40-60 мл 40% глюкозы.
11. При кардиогенных и церебральных обмороках необходимо лечить основное заболевание. Эти два типа синкопальных состояний являются показанием для госпитализации.
АЛГОРИМ ДЕЙСТВИЙ ПРИ СИНКОПЕ.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
Нет смысла в назначении при синкопальных состояниях анальгетиков, спазмолитиков и антигистаминных препаратов.
10.4 ГОЛОВНАЯ БОЛЬ
Наиболее часто встречаются мигрень, головные боли напряжения и пучковая головная боль.
Мигрень
ОПРЕДЕЛЕНИЕ.
Мигрень - это пароксизмальные состояния, проявляющиеся приступами интенсивной головной боли пульсирующего характера, периодически повторяющиеся, локализующиеся чаще всего в одной половине головы, преимущественно в лобно-височно-теменной области, сопровождающиеся в большинстве случаев тошнотой, иногда рвотой, непереносимостью яркого света, громких звуков, сонливостью и вялостью после приступа.
По классификации выделяют классическую мигрень (мигрень с аурой) и простую мигрень (мигрень без ауры).
Аура - предшествующие мигрени различные сенсорные или двигательные нарушения. Различают офтальмическую ауру - гомонимные зрительные нарушения в виде зигзагов, искр, сочетающихся с мерцающим спиралеподобным контуром; гемипарестетическую ауру - парестезии или ощущение онемения, возникающие локально и распространяющиеся медленно на половину тела; паралитическая аура - в виде односторонней слабости в конечностях; афатическая аура - в виде речевых нарушений.
Осложнение мигрени - мигренозный статус - приступы мигрени, следующие один за другим в течение нескольких дней, интенсивная боль часто сочетается с непрекращающейся тошнотой и рвотой.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
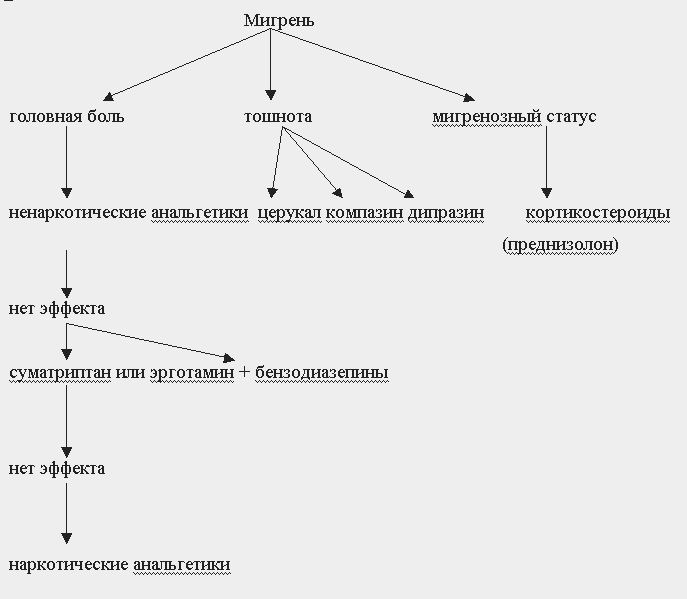
1. Все лекарственные средства оказываются тем эффективнее, чем раньше начато лечение. При классической мигрени - на стадии появлении ауры, при простой мигрени - от момента появления головной боли. На высоте приступа большинство медикаментозных средств малоэффективно.
2. Многим больным с редкими приступами мигрени помогают ненаркотические анальгетики и нестероидные противовоспалительные: ацетилсалициловая кислота по 500 мг в таблетках или в виде более быстродействующей шипучей формы; парацетамол по 1000 мг; комбинированные препараты - седальгин, спазмовералгин - по 1-2 таблетке. Нередко эти препараты пациенты принимают еще до приезда бригады скорой помощи.
Основная терапия при развернутом приступе:
1. Наиболее эффективным препаратом для купирования приступов мигрени как в ранней, так и развернутой их стадии является суматриптан, который вводится подкожно или перорально. Обычная доза для подкожного введения 6 мг. При необходимости ее вводят повторно через 1 час (суммарная доза не должна превышать 12 мг/сут). Иногда используют более высокие дозы. Персонально по 100 мг; максимальная суточная доза 300 мг с интервалом не менее 2-х часов.
2. Достаточно эффективным средством также являются препараты спорыньи (эрготамин), как в виде монотерапии, так и в сочетании с анальгетиками, седативными и противорвотными средствами. Для лечения мигренозного приступа назначают эрготамина гидротартрат по 1 мг перорально (при необходимости можно повторять каждые 30 минут, но не более 5 таблеток за приступ) или комбинированный препарат кафергот (эрготамин - 1 мг + кофеин 100 мг) по 1-2 таблетки, при необходимости повторять, но также не более 5 таблеток за приступ. Если из-за тошноты или рвоты больной не может применять эрготамин внутрь его вводят парентерально: 0,5-1 мл 0,05% р-ра внутривенно или в/м. Для парентерального применения можно использовать дигидрированный алкалоид спорыньи - дигидроэрготамин по 1 мг п/к, в/м или в/в (предварительно для уменьшения тошноты вводят церукал (метоклопрамид) (5 мг) либо дипразин (25 мг). Если головная боль не прекращается в течение 30 минут, то вводят еще 0,5 мг дигидроэрготамина.
3. В качестве дополнительной терапии для уменьшения тошноты и рвоты, которая может быть вызвана как самим приступом, так и приемом эрготамина, назначают нейролептики, такие как прохлорперазин (компазин) по 5-10 мг в/м, галоперидол по 0,4-1,0 мл 0,5% в/м; метоклопрамид по 10 мг в/м.
4. Поскольку приступы мигрени прекращаются при засыпании, назначают снотворные и седативные средства: реланиум в/м или в/в по 2 мл 0,5% р-ра в/м или флуразепам перорально по 15-60 мг.
5. При тяжелых приступах головной боли и неэффективности вазоконстрикторов (препаратов эрготамина, суматриптана) и угрозе развития мигренозного статуса можно применять наркотические анальгетики кодеин (по 30-60 мг) или морфин (4-8 мг), каждые 3-4 часа.
6. При развитии мигренозного статуса больных необходимо госпитализировать с поддержанием сна в течение нескольких часов или даже дней. Показано внутривенно капельное введение кортикостероидов - преднизолон 30-90 мг; дегидратационная терапия (фуросемид по 40 мг внутривенно); 20 мл 40% р-ра глюкозы внутривенно струйно.
АЛГОРИТМ ДЕЙСТВИЙ ПРИ МИГРЕНИ
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. При мигрени и особенно при пучковой головной боли противопоказано введение сосудорасширяющих средств (никотиновая кислота, эуфиллин), так как они могут провоцировать развитие нового приступа и ухудшать течение настоящего.
2. Ненаркотические анальгетики при пучковой головной боли неэффективны.
3. Введение такого препарата как но-шпа бесполезно при всех видах головной боли.
Пучковая (кластерная) головная боль (болезнь Хортона)
ОПРЕДЕЛЕНИЕ.
Приступообразные интенсивные головные боли в области глазного яблока и в периорбитальной зоне, протекающие в виде серий (пучков), сопровождающиеся вегетативными проявлениями в лице на стороне боли - покраснение глаза, заложенность одной половины носа; психомоторным возбуждением и, в отличие от мигрени, поражающие преимущественно мужчин. Отсутствие ауры и кратковременность боли усложняют борьбу с приступом.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
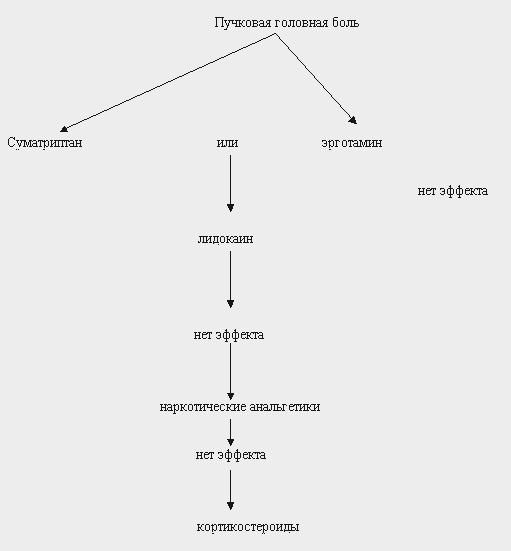
Основная терапия приступа:
1. Суматриптан по 6 мг п/к обычно купирует приступ в любой его стадии.
2. При отсутствии суматриптана иногда приступ удается оборвать немедленным приемом препаратов эрготамина или внутривенным введением дигидроэрготамина (дозировку см. выше).
Дополнительная терапия при неэффективности вышеназванных средств.
3. Метисергид 4-8 мг/сут перорально.
4. При неэффективности или плохой переносимости метисергида назначают карбонат лития по 300 мг 3-4 раза в сутки.
5. Иногда приступ можно купировать закапыванием в нос 1 мл 4% лидокаина.
6. Есть данные, что ингаляции кислорода в течение 10 мин со скоростью 7 л/мин устраняют головную боль примерно в 80% случаев.
7. При неэффективности других методов купирования приступа можно применить кортикостероиды (например, преднизолон по 30-90 мг внутривенно капельно).
8. При неэффективности вышеперечисленных методов лечения возможно применение наркотических анальгетиков (например, кодеин по 30-60 мг, каждые 3-4 часа).
АЛГОРИТМ ДЕЙСТВИЙ ПРИ БОЛЕЗНИ ХОРТОНА
Головные боли напряжения
Эта форма имеет наибольшую распространенность среди других форм головной боли. Боль носит мучительный ноющий характер, захватывает всю голову по типу “шлема”, “каски”, “обруча”, иногда сопровождается чувством тошноты, головокружения. Страдающие описанными головными болями, как правило, имеют и другие признаки эмоциональных нарушений: повышенная раздражительность, сниженное настроение, быстрая утомляемость, плохой сон, выраженные вегетативные нарушения и т. п. Боли могут длиться от нескольких часов до 7-15 дней - эпизодическая форма головной боли напряжения (ГБН), или до года и более - хроническая форма ГБН.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Важнейшее условие успеха - доверие больного. Иногда для существенного уменьшения головной боли достаточно лишь убедить его в отсутствии опасной болезни, развеяв его страхи о возможной опухоли или ином поражении мозга.
2. Иногда при ГБН помогают аспирин или парацетамол (дозировку см. выше), но наиболее эффективным средством являются трициклические антидепрессанты, например амитриптилин по 20 мг (2 мл) в/м или перорально по 1 таблетке (25 мг/сут) с постепенным увеличением дозы до 75-100 мг/сут. Положительный эффект амитриптилина при ГБН обусловлен его анксиолитическим, тимолептическим и выраженным седативным эффектом.
3. В более редких случаях, когда преобладают тревожность и мышечное напряжение рекомендуется сочетание бензодиазепинов, например, диазепама (5-30 мг/сут в/м или п/о) с аспирином или парацетамолом.
Основные дифференциально-диагностические признаки мигрени, пучковой головной боли и головной боли напряжения.
|
Признак |
Болезнь Хортона |
Мигрень |
ГБН |
|
Локализация |
Всегда односторонняя, боли в периорбитальной области |
Односторонняя, в ряде случаев двусторонняя |
Двусторонняя, преимущественно в лобной и затылочной области |
|
Характер |
острый, непереносимый |
пульсирующий |
ноющий по типу “шлема”, “каски” |
|
Возраст начала болезни |
20-50 |
10-40 |
20-40 |
|
Встречаемость |
90% мужчин |
65-70% женщин |
88% у женщин |
|
Возникновение атак |
Ежедневно в течение нескольких недель или месяцев |
Интермиттирующее течение с различной частотой (обычно 1-8 раз в месяц) |
- |
|
Сезонность |
Как правило весной или осенью |
Не отмечается |
Не отмечается |
|
Число атак |
1-6 в день |
1-8 в месяц |
- |
|
Продолжительность боли |
10 мин - 3 часа |
4-48 часов |
от нескольких часов до 13 месяцев |
|
Продром |
Отсутствует |
Наблюдается в 25-30% случаев |
Отсутствует |
|
Тошнота, рвота |
Редко |
Часто |
Редко |
|
Фото/фонофобия |
Редко |
Часто |
Часто |
|
Слезотечение |
Часто |
Нечасто |
Нечасто |
|
Заложенность носа |
Часто |
Отсутствует |
Отсутствует |
|
Птоз |
Нередко |
Редко |
Отсутствует |
|
Полиурия |
Нехарактерна |
Нередко |
Отсутствует |
|
Мышечно-тонический синдром (в мышцах шеи и головы) |
Нехарактерен |
Редко |
Характерен |
|
Эмоционально-личностные нарушения |
Психомоторное возбуждение в момент приступа |
Редко |
Часто - депрессивное или тревожное состояние |
|
Семейный характер |
Редко |
Часто |
Редко |
|
Миоз |
Часто |
Отсутствует |
Отсутствует |
10.5 ВЕГЕТАТИВНЫЕ КРИЗЫ
ОПРЕДЕЛЕНИЕ.
Симпатико-адреналовый криз характеризуются неприятными ощущениями в области грудной клетки и головы, подъемом АД, тахикардией до 120-140 уд./мин, ознобом, похолоданием и онемением конечностей, бледностью кожных покровов, мидриазом, экзофтальмом, ощущением страха, тревоги, сухостью во рту. Завершается приступ полиурией с выделением светлой мочи.
Вагоинсулярный криз проявляется головокружением, ощущением удушья, тошнотой, снижением АД, иногда брадикардией, экстрасистолией, покраснением лица, гипергидрозом, слюнотечением, желудочно-кишечными дискинезиями.
Чаще, однако, вегетативные кризы носят смешанный характер, когда признаки симпатической и парасимпатической активации возникают одновременно или следуют один за другим. В зарубежных исследованиях эти состояния обозначают как “панические атаки”.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ПАНИЧЕСКИХ АТАК
(1980, Американская ассоциация психиатров)
1. Вегетативные симптомы (сердцебиение, кардиалгии, чувство нехватки воздуха, потливость, чувство жара и холода).
2. Когнитивные (деперсонализация - психопатологическое расстройство самосознания с субъективным чувством отчуждения собственной личности (собственных мыслей, эмоций, действий) осознаваемое и болезненно переживаемое самим больным и т. п.).
3. Аффективные (страхи).
ОСОБЕННОСТИ КЛИНИКИ ПАНИЧЕСКИХ АТАК
в приступах - полисистемность.
эмоционально-аффективный феномен (страх смерти, кардиофобия и т. п.).
пароксизмальный характер - спонтанное возникновение приступа в течение короткого времени (10 минут).
функционально-неврологический феномен (ком в горле, нарушения речи, зрения, слуха, судороги, утрата сознания, слабость в левой половине тела, тошнота, рвота, абдоминальный дискомфорт).
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Лечение как симпатоадреналового, так и вагоинсулярного кризов следует начинать с внутримышечного или внутривенного введения 2 мл 0,5 р-ра реланиума или в/м введения 10-20 мг амитриптилина (при наличии у пациента депрессивного фона).
2. Дополнительно при симпатоадреналовой направленности криза применяют β-блокаторы - пропранолол (анаприлин, обзидан) (40-120 мг/сут) сублингвально или перорально или альфа-адреноблокаторы - пирроксан 1-2 мл 1% р-ра в/м или перорально по 30-90 мг/сут. При вагоинсулярном кризе - платифиллин 1-2 мл 0,2% р-ра п/к.
3. Панические атаки требуют наблюдения и лечения у психоневролога с назначением курсов высокопотенцированных бензодиазепинов - альпразолама, клоназепама; трициклических антидепрессантов - амитриптилина, имипрамина; препаратов нормализующих тонус вегетативной нервной системы.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. Введение ненаркотических анальгетиков и но-шпы при вегетативных кризах неэффективно.
2. Антигистаминные препараты, такие как супрастин, димедрол не дают заметного эффекта и могут быть использованы только при отсутствии бензодиазепинов и трициклических антидепрессантов.
10.6 ВЕРТЕБРОГЕННЫЙ БОЛЕВОЙ СИНДРОМ
Вертеброгенный болевой синдром обусловлен грыжами межпозвонковых дисков, остехондрозом, спондилезом позвоночника и миофасциальными болями.
Грыжа межпозвонкового диска - это выпячивание пульпозного ядра и части фиброзного кольца в позвоночный канал или межпозвоночное отверстие. Выпячивание чаще всего происходит в заднем или заднебоковом направлении. Обычно она представляет собой сплошное образование, сохраняющее связь с телом диска, но иногда ее фрагменты прорывают заднюю продольную связку и выпадают в позвоночный канал.
Клиническая картина грыж дисков в поясничном отделе проявляется болью в поясничном отделе позвоночника. Обычно она бывает ноющей и постепенно нарастающей, реже острой. Боль иррадиирует в ягодицу и по задней поверхности бедра и голени. Кроме того могут наблюдаться парестезии (онемение, ползание мурашек), снижение, снижение или утрата рефлексов в зоне пораженного корешка. Болевой синдром усиливается при подъеме тяжестей, кашле, чихании.
При грыжах дисков в шейном отделе возникают боли в задней шейной области иррадиирующие в руку. Также могут наблюдаться парестезии, расстройства чувствительности и выпадение рефлексов в зоне пораженного корешка.
Клиническая картина при грыжах в диска в грудном отделе аналогична вышесказанному. Но нужно помнить о том, что боли в грудном отделе позвоночника могут имитировать стенокардию, плевральную боль и боли при заболевании органов брюшной полости.
Симптомы при остеохондрозе и спондилезе обычно такие же, как при грыжах дисков, соответствующих отделов позвоночника, но болевой синдром менее интенсивен.
Миофасциальные боли могут быть одним из симптомов при остеохондрозе и грыжах дисков либо самостоятельным заболеванием, возникшим без дегенеративных изменений в позвоночнике.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Строгий постельный режим 3-5 дней.
2. Щит под матрац, удобное положение в постели.
3. Назначение нестероидных противовоспалительных средств - диклофенак 3,0 (75 мг) в/м или перорально 50-150 мг, разделенных на 2-3 приема. Максимальная суточная доза - 150 мг. Вместо нестероидных противоспалительных средств возможно также использование ненаркотических анальгетиков, например анальгина 50% - 2,0 в/м.
4. Миорелаксирующие средства - реланиум 0,5% 2 мл в/м или пероральные миорелаксанты: сирдалуд по 2 мг 2-3 раза в день или баклофен по 5 мг 2-3 раза в день.
5. При выраженном болевом синдроме применяют трициклические антидепрессанты - амитриптилин 2 мл в/м или перорально 25 мг по следующей схеме 1/4 таблетки утром, 1/4 днем, 1/2 на ночь.
6. Неотложное хирургическое лечение в специализированных нейрохирургических стационарах показано в случае сдавления срединной грыжей диска конского хвоста с развитием парапареза, снижения чувствительности в ногах и нарушения функции тазовых органов.
7. При неэффективности консервативного лечения грыж дисков в течение 3-4 месяцев показано плановое оперативное лечение.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
Назначение спазмолитиков (но-шпа, баралгин) при вертеброгенных болевых синдромах малоэффективно.
