На правах рукописи
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва 2001 г.
Копанев Юрий Александрович
Клинико - микробиологические особенности современного течения аскаридоза и энтеробиоза у детей
03.00.07 - МИКРОБИОЛОГИЯ
14.00.09 - ПЕДИАТРИЯ
Работа выполнена в Московском научно-исследовательском институте эпидемиологии и микробиологии им. Г.Н. Габричевского.
Научные руководители:
доктор биологических наук, профессор В.А. Алешкин
доктор медицинских наук, профессор Л.Г. Кузьменко
Официальные оппоненты:
академик РАМН, РАЕН, доктор медицинских и биологических наук,
профессор И.В. Домарадский
доктор медицинских наук, профессор Ю.Г. Мухина
Ведущая организация: Российская медицинская академия последипломного образования.
Защита диссертации состоится 14 июня 2001 года в 10 часов на заседании Диссертационного Совета Д 208.046.01 при Московском научно-исследовательском институте эпидемиологии и микробиологии им. Г.Н. Габричевского по адресу: 125212, г. Москва, ул. Адмирала Макарова, д. 10.
С диссертацией можно ознакомиться в библиотеке Московского научно-исследовательского института эпидемиологии и микробиологии им. Г.Н. Габричевского.
Автореферат разослан «10» апреля 2001 г.
Ученый секретарь
диссертационного совета
к.б.н. С.Ю. Комбарова
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы. Аскаридоз и энтеробиоз относятся к числу самых распространенных паразитарных заболеваний, которые регистрируются во всех регионах Земли. Ежегодно в мире аскаридозом заражаются около 650 миллионов человек, энтеробиозом - 460 миллионов (Chan M.S., 1997), а в России ежегодно выявляется более 2 млн. больных нематодозами (Маркин А.В., 1995; Сергиев В.П., 1991). Особенно часто данные инвазии встречаются у детей (Jevitic M., 1974).
В детском возрасте гельминты нередко являются фактором, способствующим развитию хронических расстройств питания, дисфункции желудочно-кишечного тракта (ЖКТ), интоксикации, сенсибилизации организма, ослабления иммунитета (Богоявленский Ю.К., Раисов Т.К., Чебышев Н.В. и соавт., 1991, 1998).
К настоящему времени клинические проявления аскаридоза и энтеробиоза изучены достаточно полно, однако глобальные экологические изменения последних десятилетий, широкое применение антибактериальных, иммунотропных и прочих лекарственных препаратов и ряд других факторов изменили клиническую картину нематодозов, которая требует дополнительного изучения.
Гельминты, проникая в организм человека, обладают потенциальной способностью нарушать микроэкологическое равновесие в просвете кишечника и вызывать дисбаланс микробной флоры (Благов Н.А., 1983; Шендеров Б.А., 1998). Микроэкологические нарушения, в свою очередь, нередко служат пусковым механизмом возникновения, а затем и поддержания патологических процессов. В связи с этим актуальность исследования микробиоценоза кишечника у детей с инвазией аскаридами и острицами не вызывает сомнений. Однако, информация о нарушениях микробиоценоза кишечника при гельминтозах в отечественной и зарубежной литературе крайне скудна. Исследования микробиоценоза кишечника при различных гельминтозах проводились, в основном, в семидесятые годы и начале восьмидесятых годов (Журавлев С.Е., Парфенова Е.С., 1974; Таги-заде Т.А. и соавт., 1983; Благов Н.А., Фирсов В.Н., 1983). С тех пор существенно изменились знания о микробиоценозе человека. В обзорных работах последних лет (Чебышев Н.В. и соавт., 1998; Шендеров Б.А., 1998; Покровский В.И., Поздеев О.К., 1998 и др.), обобщающих очень большое количество литературных источников по гельминтологии и микробиологии, либо имеется только упоминание о возможном влиянии гельминтов на кишечную микрофлору, либо вообще нет никаких упоминаний о воздействии гельминтов на микробный пейзаж кишечника.
Окончательная верификация аскаридоза и энтеробиоза в настоящее время базируется на обнаружении в копрофильтрате пациента яиц гельминтов (Авдюхина Т.И., Константинова Т.Н., Горбунова Ю.П., 1993), либо самих паразитов. Однако таким способом инвазию можно обнаружить только при достижении гельминтами стадии половой зрелости при наличии в организме больного достаточно большого количества мужских и женских (либо только женских) особей или перед естественной смертью паразита. Иммунологические методы диагностики в настоящее время в нашей стране разработаны только в отношении аскаридоза, но не энтеробиоза, и эти методы относятся к числу малодоступных и дорогостоящих. Нематодозы, несмотря на их распространенность, остаются одной из самых недиагностируемых патологий. В связи с этим поиски методов ранней верификации аскаридоза и энтеробиоза с целью проведения своевременной дегельминтизации не теряют своей актуальности.
Цель исследования: оптимизация диагностики и терапии нематодозов и сопутствующих им клинических и микроэкологических отклонений.
Задачи исследования.
1. Оценить состояние микробиоценоза кишечника у детей с аскаридозом и энтеробиозом.
2. Уточнить особенности клинических проявлений данных глистных инвазий на современном этапе.
3. Разработать критерии диагностики аскаридоза и энтеробиоза по данным клинико-микробиологических сопоставлений.
4. Оценить на современном этапе тактику и эффективность лечения аскаридоза и энтеробиоза и сопутствующих микроэкологических нарушений.
5. Предложить алгоритм терапии аскаридоза и энтеробиоза с учетом нарушений микробиоценоза при данных нематодозах.
Научная новизна. Получены новые данные о состоянии кишечной микрофлоры при нематодозах, в частности, оценены количественные изменения молочнокислых микробов. Оценены клинические проявления, сопутствующие современному течению аскаридоза и энтеробиоза. Проведена сравнительная характеристика клинико-микробиологических особенностей аскаридоза и энтеробиоза. Выявлены клинико-микробиологические критерии диагностики аскаридоза и энтеробиоза, на основании которых составлено решающее правило.
Практическая значимость. Выявленные клинико-микробиологические особенности нематодозов на современном этапе и решающее правило способны помочь в диагностике скрытых или труднодиагностируемых гельминтозов. Коррекция микроэкологических нарушений при аскаридозе и энтеробиозе существенно повышает эффективность антигельминтной терапии, при этом эффект лечения становится более стойким. Предложенная терапевтическая тактика с учетом ее безопасности позволяет рекомендовать проведение профилактических антигельминтных курсов при подозрении на глистную инвазию.
Внедрение результатов исследования в практику. Результаты проведенных исследований используются в практике работы Консультативно-диагностического центра при МНИИЭМ им. Г.Н. Габричевского. Основные положения диссертационной работы используются при проведении учебных занятий и чтении лекций на кафедре детских болезней Российского университета дружбы народов.
Апробация работы и публикации. Основные положения работы были доложены и обсуждены на II съезде гастроэнтерологов России (1999г.). Диссертация апробирована на заседании секции Ученого совета по микробиологии МНИИЭМ им. Г.Н. Габричевского.
По теме диссертации опубликовано 9 научных работ.
Объем и структура диссертации. Диссертация изложена на 137 страницах машинописного текста и состоит из введения, обзора литературы, главы с описанием материалов и методов исследования, 3 глав собственных исследований, заключения, выводов, практических рекомендаций, указателя литературы, включающего 243 источника, из них 139 на русском и 104 на иностранных языках. Работа иллюстрирована 22 таблицами, 14 рисунками.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Объекты исследования.
В период с 1997 по 2000 гг. в Консультативно-диагностическом центре при МНИИЭМ им. Г.Н. Габричевского наблюдались 263 ребенка в возрасте 6 месяцев - 14 лет. Наблюдавшиеся дети были разделены на две группы: основную и группу сравнения, которые были сопоставимы по возрасту и полу.
В основную группу (группа 1) включены 150 детей, у которых было доказано существование аскаридоза и/или энтеробиоза на основании либо выявления яиц этих гельминтов, либо визуального обнаружения в фекалиях самих половозрелых гельминтов.
Данная группа в зависимости от обнаруженного вида гельминта была разделена на три подгруппы: 1а - 116 детей с аскаридозом; 1б - 27 детей с энтеробиозом; 1в - 7 детей с аскаридозом и энтеробиозом. В группе 1 у 94 из 150 детей обнаружены яйца аскарид, у 38 из 150 аскариды определялись визуально. У 34 из 150 детей обнаружены острицы, при этом у 8 из 34 детей в соскобе обнаружены яйца остриц и у 29 детей острицы обнаружены визуально.
В группе сравнения (группа 2) было 113 детей, у которых отсутствовали яйца гельминтов при исследовании лабораторными методами и у которых не имелось ни анамнестических, ни эпидемиологических, ни клинических данных за существование у них инвазии аскаридами и/или острицами.
Поводом для обращения в Консультативно-диагностический центр при МНИИЭМ им. Г.Н. Габричевского более чем у 2/3 детей были проявления аллергии, часто в сочетании с неустойчивым стулом и другими диспепсическими расстройствами; 40% детей жаловались в течение длительного времени на упорные боли в животе; реже были жалобы на бруксизм, нарушения сна.
У детей, включенных в исследование, определялось состояние микробиоценоза кишечника. Критериями включения в группы наблюдения являлось отсутствие действия факторов, способных изменить состояние микробиоценоза кишечника, и в частности: прием антибиотиков или других антимикробных средств (в течение 1 мес. до исследования микробиоценоза); длительный прием гормональных препаратов внутрь до анализа; прием эубиотиков (в течение последней недели до исследования микробиоценоза); кишечные инфекции (в течение 2 - 3 недель до исследования микробиоценоза).
Повторное исследование микробиоценоза кишечника проводилось через 1 месяц после проведения антигельминтной терапии.
Методы исследования.
Исследование микробиоценоза кишечника.
Забор фекалий производили в стерильную посуду. От момента забора материала до момента исследования проходило не более 2 часов. Исследование производилось по стандартной методике, описанной в методических рекомендациях по диагностике дисбактериоза кишечника (Грачева Н.М., Гончарова Г.И., Аваков А.А., 1986).
При исследовании микробиоценоза кишечника мы определяли количество бифидо- и лактобактерий, кишечной палочки с нормальной и сниженной ферментативной активностью, энтерококков, стафилококков, гемолизирующей кишечной палочки, условно-патогенных лактозонегативных энтеробактерий (клебсиелла, протей, энтеробактер, цитробактер и др.), дрожжеподобных и грибов рода Candida.
За норму мы принимали: общее количество кишечной палочки с нормальной ферментативной активностью не менее 300 млн/г; кишечная палочка со сниженной ферментативной активностью не более 10% от общего количества кишечной палочки; присутствие лактозонегативных энтеробактерий до 5% от общего количества кишечной палочки; отсутствие гемолизирующей кишечной палочки; количество негемолизирующих кокков (энтерококки, эпидермальный стафилококк и др.) до 25% от общей суммы микробов; отсутствие гемолизирующих стафилококков (S. aureus и др.); количество бифидобактерий 108 и выше; количество лактобактерий (молочнокислых микробов) 106 и выше; отсутствие грибов рода Candida.
При оценке степени микробиологических отклонений мы использовали свою группировку, основанную на следующих критериях: умеренные микробиологические отклонения (1 степень дисбактериоза) - присутствие одного вида условно-патогенной флоры в количестве не более 15% (негемолизирующих кокков до 50%) на фоне нормального или незначительно сниженного количества бифидо- или лактобактерий, любого количества кишечной палочки с нормальной ферментативной активностью; выраженные микробиологические отклонения (3 степень дисбактериоза) - существенное снижение бифидобактерий: более чем на 2 порядка (< 107) в сочетании с существенным снижением лактобактерий (< 105) независимо от других показателей микробиоценоза, либо суммарное количество условно-патогенной флоры (кроме негемолизирующих кокков) превышает 50% независимо от других показателей микробиоценоза; все остальные виды дисбактериоза включались в группу отклонений средней степени (2 степень дисбактериоза).
Диагностика аскаридоза и энтеробиоза.
Диагностика гельминтозов осуществлялась с помощью: 1) обнаружения яиц аскарид в мазках фекалий; 2) обнаружения яиц остриц в соскобе с перианальных складок; 3) визуального обнаружения аскарид или остриц в фекалиях, рвотных массах или при оперативном или эндоскопическом вмешательстве в брюшной полости или в области прямой кишки. При исследовании фекалий использовался метод мазка, для диагностики энтеробиоза - метод соскоба (Авдюхина Т.И., Константинова Т.Н., Горбунова Ю.П., 1993).
Методы дегельминтизации и коррекции микробиоценоза кишечника у детей с нематодозами.
Для дегельминтизации использовалась схема с применением двух антигельминтных препаратов. Сначала назначался препарат, высоко активный против половозрелых аскарид - левамизол (декарис) в возрастной дозе 2,5 мг/кг однократно на ночь или пиперазина адипинат от 200 до 500 мг на прием в зависимости от возраста 2 раза в день за 1 час до еды, курсом 2 - 5 дней (до 1 года - по 0,2 г 2 раза в день; от 2 до 3 лет - по 0,3 г 2 раза в день; от 4 до 5 лет - по 0,5 г 2 раза в день; от 6 до 8 лет - по 0,75 г 2 раза в день; от 9 до 12 лет - по 1 г 2 раза в день; от 13 до 15 лет - по 1,5 г 2 раза в день) или пирантел в возрастной дозе 10 мг/кг однократно. После перерыва не менее 3 дней назначался мебендазол (вермокс) по 100 мг 2 раза в день после еды, курсом 3 дня. Мебендазол является универсальным препаратом, который действует на различные (в том числе и личиночные) стадии жизни различных нематод, поэтому целесообразно использование его наряду с более эффективными препаратами.
Микробиологическая коррекция в большинстве случаев назначалась после дегельминтизации, это позволяло оценить клиническую эффективность антигельминтных препаратов. Для коррекции микробиоценоза кишечника у детей с доказанными нематодозами использовалась иммунокоррекция комплексным иммуноглобулиновым препаратом (КИП), микробиологическая коррекция бактериофагами и пробиотиками, а также ферментативная терапия.
КИП назначался по 1 стандартной дозе (300 мг) однократно за 30 минут до еды. Продолжительность курса зависела от выраженности микробиологических нарушений. При совокупном количестве условно-патогенных микроорганизмов, превышающем 50% от общей суммы микробов, КИП назначался на 10 дней; если уровень условно-патогенной флоры не превышал 50%, КИП назначался на 5 дней.
Бактериофаги назначались в возрастных дозировках короткими курсами (5 - 7 дней) внутрь и ректально в случаях, когда была хорошая чувствительность микрофлоры к этим препаратам.
Пробиотики (бифидумбактерин, ацилакт, лактобактерин, бификол, аципол, линекс, примадофилюс, эуфлорин - L и В) назначались курсом от 10 до 30 дней в лечебной или поддерживающей дозе.
Ферментативные препараты (абомин, мезим-форте, панзинорм, креон) назначались курсом 2 - 3 недели с постепенной отменой, начиная с терапевтических доз.
Метод определения иммунного статуса.
В программу исследования у 15 детей с гельминтозами была включена оценка состояния клеточного и гуморального иммунитета. Количество суммарных Т-лимфоцитов и их субпопуляций и В-лимфоцитов определялось с помощью моноклональных антител; функциональная активность В-звена определялась по уровню сывороточных иммуноглобулинов А, М и G методом радиальной диффузии по G. Mancini c использованием сывороток НИИЭМ им. Н.Ф. Гамалеи.
Методы статистической обработки.
Статистическая обработка результатов проводилась методом вариационной статистики с использованием компьютерной программы «Биостат» (Издательский дом «Практика», 1999).
Для вычисления диагностических коэффициентов использовалась последовательная диагностическая процедура, в основе которой лежит метод секвенционального анализа, разработанного А. Вальдом и обоснованного для медицинской диагностики Е.В. Гублером и А.А. Генкиным (1973).
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Оценка состояния микробиоценоза кишечника у детей с кишечными нематодозами и группы сравнения.
Выявленные отклонения параметров микробиоценоза во всех трех подгруппах основной группы и уровень значимости различий представлены в табл. 1.
Результаты исследования показали, что за исключением общего количества кишечной палочки с нормальной ферментативной активностью, по всем другим параметрам исследованного микробиоценоза кишечника статистически значимого различия у детей сравниваемых подгрупп основной группы нами не выявлено. Что же касается кишечной палочки с нормальной ферментативной активностью, то уменьшение ее общего количества у детей с аскаридозом выявляется достоверно реже, чем у детей с энтеробиозом и у детей с сочетанной инвазией (аскаридоз и энтеробиоз).
Таблица 1
Отклонения показателей микробиоценоза кишечника от нормы у детей с аскаридозом (1а), энтеробиозом (1б) и сочетанной инвазией аскаридами и острицами (1в)
|
Отклонения от нормы показателей микробиоценоза |
Количество детей (%) с отклонениями от нормы |
Уровень значимости различия результатов, р |
||||
|
|
1а |
1б |
1в |
между 1а и 1б |
между 1а и 1в |
между 1б и 1в |
|
Снижение общего количества кишечной палочки с нормальной ферментативной активностью менее 300 млн/г. |
92,2 |
100,0 |
100,0 |
<0,005 |
<0,005 |
>0,05 |
|
Повышение кишечной палочки со сниженной ферментативной активностью более 10% от общего количества кишечной палочки. |
29,3
|
37,0 |
28,6 |
>0,05 |
>0,05 |
>0,05 |
|
Присутствие лактозонегативных энтеробактерий более 5% от общего количества кишечной палочки. |
24,1 |
22,2 |
28,6
|
>0,05 |
>0,05 |
>0,05 |
|
Присутствие гемолизирующей кишечной палочки в любом количестве. |
31,0 |
25,9 |
28,6 |
>0,05 |
>0,05 |
>0,05 |
|
Присутствие кокковой флоры в количествах, превышающих 25% от общей суммы микробов. |
27,6 |
18,5 |
42,9 |
>0,05 |
>0,05 |
>0,05 |
|
Присутствие гемолизирующих кокков (S. aureus и др.) в любом количестве. |
19,8 |
14,8 |
42,9 |
>0,05 |
>0,05 |
>0,05 |
|
Существенное снижение бифидобактерий: на 2 порядка (107) и ниже (< 107). |
31,0 |
18,5 |
42,9 |
>0,05 |
>0,05 |
>0,05 |
|
Существенное снижение молочнокислых микробов (лактобактерий): на 2 порядка (105) и ниже (< 105). |
55,1 |
59,3 |
57,2 |
>0,05 |
>0,05 |
>0,05 |
|
Присутствие грибов рода Candida |
8,6 |
7,4 |
0 |
>0,05 |
>0,05 |
>0,05 |
Вместе с тем, несмотря на достоверно меньшее количество детей, у которых выявлялось уменьшение количества кишечной палочки с нормальной ферментативной активностью, этот признак определялся более чем у 90% детей при инвазии их аскаридами. Такая большая частота выявления снижения общего количества E. coli с нормальной ферментативной активностью не может служить дифференциально-диагностическим критерием между аскаридозом и энтеробиозом. В связи с этим мы позволили себе обобщить все имеющиеся результаты, объединив всех наблюдавшихся детей с аскаридозом и энтеробиозом вместе. Таким образом, группа детей с доказанными нематодозами (аскаридоз и/или энтеробиоз) была представлена 150 пациентами. В целом во всей группе 1 отклонения от нормы были обнаружены у 149 из 150 детей и они представлены следующим образом (табл. 2).
Таблица 2
Особенности микробиоценоза кишечника у детей с доказанными кишечными нематодозами (аскаридоз и/или энтеробиоз), n = 150
|
Отклонения от нормы параметров |
Количество детей |
|
|
микробиоценоза кишечника |
абс. |
% |
|
Снижение общего количества кишечной палочки с нормальной ферментативной активностью менее 300 млн/г. |
141 |
94,0 |
|
Повышение кишечной палочки со сниженной ферментативной активностью более 10% от общего количества кишечной палочки. |
46 |
30,7 |
|
Присутствие лактозонегативных энтеробактерий более 5% от общего количества кишечной палочки. |
36 |
24,0 |
|
Присутствие гемолизирующей кишечной палочки в любом количестве. |
45 |
30,0 |
|
Присутствие кокковой флоры в количествах, превышающих 25% от общей суммы микробов. |
40 |
26,7 |
|
Присутствие гемолизирующих кокков (S. aureus и др.) в любом количестве. |
30 |
20,0 |
|
Существенное снижение бифидобактерий: на 2 порядка (107) и ниже (< 107). |
44 |
29,3 |
|
Существенное снижение молочнокислых микробов (лактобактерий): на 2 порядка (105) и ниже (< 105). |
84 |
56,0 |
|
Присутствие грибов рода Candida |
12 |
8,0 |
|
Всего детей с отклонениями от нормы показателей микробиоценоза кишечника |
149 |
99,3 |
У 76 (50,7%) из 150 детей с гельминтозами среди кишечной микрофлоры отсутствовали условно-патогенные грам-отрицательные палочки (лактозонегативные энтеробактерии или гемолизирующая кишечная палочка). У 53 (35,3%) условно-патогенные бактерии либо отсутствовали, либо не превышали нормальных значений. Из них у 27 (18%) состояние бифидо- и лактофлоры было в норме (т.е. количество бифидобактерий было не ниже 108 и молочнокислых микробов - не ниже 106). У 25 (16,7%) детей с отсутствием условно-патогенных микробов и нормальными количествами бифидобактерий и молочнокислых микробов единственными отклонениями от нормального микробиоценоза было снижение кишечной палочки с нормальной ферментативной активностью.
Среди детей, у которых кишечная палочка с нормальной ферментативной активностью была снижена отмечались следующие ее значения (табл. 3).
Таблица 3
Распределение детей со сниженным уровнем кишечной палочки с нормальной ферментативной активностью при нематодозах
|
Количество кишечной палочки, млн/г |
0 - 50 |
51 - 100 |
101 - 150 |
151 - 200 |
201 - 250 |
251 - 299 |
|
Процент выявления |
45% |
21,3% |
11,3% |
8,7% |
6% |
1% |
Как видно из табл. 3, в большинстве наблюдений отмечалось существенное снижение уровня кишечной палочки: у 117 (78%) детей с нематодозами, по сравнению с нормальными значениями, отмечалось снижение кишечной палочки в 2 раза и более.
При оценке степеней тяжести дисбактериоза у детей основной группы было установлено, что дисбактериоз 1 степени был у 37% детей, 2-й степени - у 27% детей, 3-й степени у 36% детей и статистически значимых различий между подгруппами 1а, 1б, 1в нами не выявлено. У ряда детей основной группы микробиологические отклонения были стойкими на протяжении длительного времени, при этом часто носили однотипный характер, не изменяясь в сторону улучшения после неоднократных курсов микробиологической и иммунологической коррекции.
Группа сравнения (группа 2) была представлена 113 детьми 6 мес. - 14 лет, у которых гельминтозы с высокой вероятностью отсутствовали.
Нами проведено сопоставление полученных результатов у детей основной группы и группы сравнения (табл. 4).
Таблица 4
Оценка состояния микробиоценоза кишечника у детей с кишечными нематодозами (группа 1) и в группе сравнения (группа 2)
|
Особенности параметров микробиоценоза кишечника |
Количество детей (%) с отклонениями от нормы |
Уровень значимости |
|
|
|
в группе 1 (n = 150) |
в группе 2 (n = 113) |
различия результатов, р |
|
Снижение общего количества кишечной палочки с нормальной ферментативной активностью менее 300 млн/г. |
94,0 |
37,2 |
<0,001 |
|
Повышение кишечной палочки со сниженной ферментативной активностью более 10% от общего количества кишечной палочки. |
30,7 |
15,9 |
<0,005 |
|
Присутствие лактозонегативных энтеробактерий более 5% от общего количества кишечной палочки. |
24,0 |
27,4 |
>0,05 |
|
Присутствие гемолизирующей кишечной палочки в любом количестве. |
30,0 |
24,8 |
>0,05 |
|
Присутствие кокковой флоры в количествах, превышающих 25% от общей суммы микробов. |
26,7 |
11,5 |
<0,002 |
|
Присутствие гемолизирующих кокков (S. aureus и др.) в любом количестве. |
20,0 |
13,3 |
>0,05 |
|
Существенное снижение бифидобактерий: на 2 порядка (107) и ниже (< 107). |
29,3 |
31,9 |
>0,05 |
|
Существенное снижение молочнокислых микробов (лактобактерий): на 2 порядка (105) и ниже (< 105). |
56,0 |
39,8 |
<0,01 |
|
Присутствие грибов рода Candida |
8,0 |
0 |
<0,001 |
|
Всего детей с отклонениями показателей микробиоценоза от нормы |
99,3 |
88,5 |
<0,001 |
У 13 детей из 113 (11,5%) не отмечалось никаких изменений в составе микробиоценоза кишечника. Еще у 3 человек единственными отклонениями от нормы было повышение уровня кишечной палочки со сниженной ферментативной активностью. У 48 детей (42,5%) в составе кишечной микрофлоры отсутствовали или не превышали допустимых значений условно-патогенные микроорганизмы.
Результаты данного исследования свидетельствуют, что в основной группе было достоверно меньше, чем в группе сравнения, детей, имеющих нормальный состав микрофлоры кишечника и достоверно больше детей, имеющих в микробном пейзаже кишечника сниженное количество кишечной палочки с нормальной ферментативной активностью, повышенное количество кишечной палочки со сниженной ферментативной активностью, присутствие повышенного количества кокковой флоры, снижение уровня молочнокислых микробов и присутствие грибов рода Candida.
Полученные результаты послужили основанием для определения диагностических коэффициентов и составления решающего правила для показателей микробиоценоза кишечника как критериев диагностики гельминтозов.
На основании проведенного исследования были установлены следующие значения диагностических коэффициентов (табл. 5).
Таблица 5
Значения диагностических коэффициентов по параметрам микробиоценоза
|
Параметры микробиоценоза |
Диагностический коэффициент |
|
|
Наличие признака |
есть |
нет |
|
Снижение общего количества кишечной палочки с нормальной ферментативной активностью менее 300 млн/г. |
+4 |
-10 |
|
Повышение кишечной палочки со сниженной ферментативной активностью более 10% от общего количества кишечной палочки. |
+3 |
-1 |
|
Присутствие кокковой флоры в количествах, превышающих 25% от общей суммы микробов. |
+4 |
-1 |
|
Существенное снижение молочнокислых микробов (лактобактерий): на 2 порядка (105) и ниже (< 105). |
+1 |
-1 |
|
Нарушения микробиоценоза кишечника |
0 |
-12 |
Таким образом, при выявлении у ребенка сниженного количества кишечной палочки с нормальной ферментативной активностью, и особенно при сочетании этого параметра микробиоценоза кишечника с повышенным количеством кишечной палочки с ослабленной ферментативной активностью, присутствием повышенного количества кокковой флоры и сниженного уровня молочнокислых микробов среди прочих причин развития дисбактериоза кишечника следует иметь в виду и возможность инвазии Ascaris lumbricoides и Enterobius vermicularis. Отсутствие дисбактериоза кишечника и описанных выше микробиологических отклонений уменьшает вероятность наличия инвазии нематодами.
Клиническая картина при аскаридозе и энтеробиозе на современном этапе.
Клинические проявления у детей основной группы были неоднородными. Наиболее частыми из них были проявления аллергии и дисфункция желудочно-кишечного тракта.
Проявления аллергии наблюдались у 107 (71,3%) детей, в том числе атопический дерматит - у 99 (66%), проявления со стороны слизистых оболочек ротовой полости («географический» язык) - у 12 (8,0%), аллергический конъюнктивит - у 2 (1,3%). У 18 детей манифестация заболевания была периодической (чаще всего сезонной), у 81 отмечалось торпидное течение, устойчивое к традиционной противоаллергической терапии. Вместе с этим доказанная пищевая аллергия с высоким уровнем специфических IgE в сыворотке крови была лишь у 10 (6,7%) детей; 6 детей (4%) страдали бронхиальной астмой.
Нарушения функции желудочно-кишечного тракта имели место у 113 (75,3%) детей. Среди проявлений дисфункции пищеварительного тракта были: неустойчивый стул, непереваренный стул, примесь слизи или «зелени» в каловых массах - у 66 (44%); запоры или склонность к запорам - у 55 (36,7%), у 17 (11,3%) детей периоды нормального или разжиженного стула чередовались периодами запоров; метеоризм, проявляющийся повышенным газообразованием, вздутием живота, урчанием, отрыжками, наблюдался у 30 детей (20%); тошнота, рвоты, регургитации отмечены у 29 детей (19,3%).
Наличие болевого абдоминального синдрома учитывалось нами только у детей, которые по возрасту могли пожаловаться на боли в животе. Как правило, это были дети старше 3 лет. Из общего количества детей основной группы таких было 60 (40%) человек, из них у 54 (36%) отмечались, так называемые, «летучие боли», которые возникали независимо от приема пищи, периодически, как правило, без конкретной локализации или локализованные вокруг пупка (в параумбиликальной зоне), такие боли исчезали без использования медикаментов или на фоне приема сорбентов, спазмолитиков. У 8 (5,3%) детей боли в животе носили постоянный характер и часто были связаны с приемом пищи, были интенсивными, часто требовали медикаментозного лечения и госпитализации для исключения острой хирургической патологии, 1 ребенку была проведена по этому поводу аппендэктомия, и в аппендиксе с катаральными изменениями обнаружены аскариды; у 2 детей отмечался болевой абдоминальный синдром обоих типов.
У 66 (44%) детей имели место нарушения аппетита: аппетит чаще был снижен или избирательный (у 54 (36%) детей); реже повышен (у 12 детей). Нарушения ночного сна наблюдались у 81 (54%) ребенка. У 25 (16,7%) детей отмечался бруксизм. У 54 (36%) детей отмечался зуд в перианальной области, что регистрировалось как на основании наблюдений родителей, так и по наличию гиперемии и перианальной эскориации в момент осмотра ребенка.
У 29 (19,3%) детей отмечались клинические признаки иммунологической недостаточности: 18 детей, согласно классификации Башляевой З.А. и соавт. (1983), Monto J.et al. (1987), относились к группе часто или длительно болеющих детей; 13 детей страдали рецидивирующими стоматитами, гингивитами; у 6 детей отмечен множественный кариес зубов; у 3 детей - рецидивирующие гнойные заболевания кожи или слизистых оболочек.
У 15 из указанных 29 детей было проведено исследование иммунного статуса. У всех обследованных выявлено уменьшение количества Т-хелперов, у 12 детей было снижено хелперно-супрессорное соотношение; у 7 детей отмечалось снижение уровня IgA. В целом наиболее существенные изменения иммунного статуса у детей с инвазией аскаридами или острицами были связаны со снижением количества Т-хелперов.
Отставание в физическом развитии, недостаточная прибавка массы тела или снижение ее в течение какого-то периода времени отмечалось у 21 (14%) ребенка. Появление бледности кожных покровов отмечено у 7 детей, неприятный запах изо рта - у 10, повышенная утомляемость - у 8, эмоциональная лабильность - у 4, гиперсаливация - у 3, проявления гиповитаминоза - у 5 детей.
Нами предпринят поиск клинических дифференциально-диагностических критериев аскаридоза и энтеробиоза (табл. 6).
Таблица 6
Частота регистрации (%) клинических проявлений у детей с аскаридозом и энтеробиозом
|
Клинические |
Количество детей с указанными проявлениями, % |
Уровень значимости |
|
|
проявления |
в группе с аскаридозом, n=116 |
в группе с энтеробиозом, n=27 |
различия результатов, р |
|
Аллергические болезни и реакции |
71,5 |
66,7 |
>0,05 |
|
Дисфункция ЖКТ |
75,0 |
77,8 |
>0,05 |
|
Болевой абдоминальный синдром |
38,8 |
44,4 |
>0,05 |
|
Нарушения аппетита |
42,2 |
44,4 |
>0,05 |
|
Бруксизм |
15,5 |
25,9 |
>0,05 |
|
Нарушения ночного сна |
49,1 |
74,1 |
<0,02 |
|
Анальная эскориация и/или зуд |
31,9 |
51,9 |
>0,05 |
|
Клинические признаки иммунологической недостаточности |
19,0 |
14,8 |
>0,05 |
Результаты исследования, приведенные в табл. 6, свидетельствуют, что у детей с энтеробиозом достоверно чаще, чем при аскаридозе наблюдалось нарушение ночного сна и была отчетливая тенденция (t = 1,9) к большей частоте регистрации анальных эскориаций и/или зуда.
У детей, страдавших сочетанной глистной инвазией, по сравнению с детьми, инвазированными только аскаридами или только острицами, имелась тенденция к более высокой частоте аллергических болезней и снижению аппетита.
У 138 (92%) детей наблюдалось сочетание нескольких симптомов: у 75 (50%) детей - проявления аллергии и дисфункции ЖКТ, при этом у 35 из них отмечались и боли в животе, а у 46 - беспокойный ночной сон. Сочетание беспокойного ночного сна, не связанного с кожным зудом, с аллергическими проявлениями отмечалось у 58 детей (38,7%), с дисфункцией ЖКТ - у 64 (42,7%). Изолированные клинические симптомы имели место только у 12 (8%) детей: у 11 - атопический дерматит, у 1 - дисфункция ЖКТ (запор и метеоризм). Отсутствие дисфункции ЖКТ или аллергии отмечено всего у 5 (3,3%) наблюдавшихся детей с доказанными глистными инвазиями (2 - аскаридоз, 2 - энтеробиоз, 1 - аскаридоз и энтеробиоз), но у всех них были нарушения ночного сна.
Сведения о наиболее часто встречавшихся симптомах у детей с аскаридозом и энтеробиозом приведены на рис. 1.
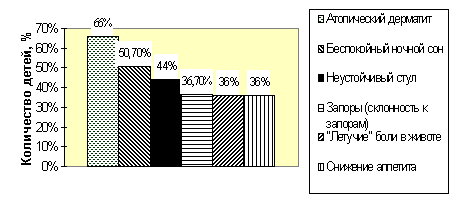
Рис. 1. Наиболее значимые симптомы при аскаридозе и энтеробиозе
В группе сравнения у 74 (62,5%) детей не было ни жалоб, ни клинических проявлений, а выявленные нами симптомы у детей основной группы в группе сравнения встречались достоверно реже (табл. 7).
Высокая частота выявления ряда симптомов при указанных гельминтозах и относительно редко встречающиеся аналогичные проявления у детей группы сравнения позволили нам подойти к разработке диагностических коэффициентов аскаридоза и энтеробиоза и составить решающее правило. Ниже приведены наиболее значимые диагностические критерии (табл. 8).
Диагноз аскаридоза и/или энтеробиоза вероятен при пороговой сумме диагностических коэффициентов +13 (при ошибке 5%), +20 (при ошибке 1%) и +30 (при ошибке 0,1%). Сочетание выявленных симптомов и повышение суммы диагностических коэффициентов до +20 или +30 повышает вероятность диагноза гельминтоза.
Таблица 7
Частота регистрации (%) отдельных клинических проявлений у детей с нематодозами и группы сравнения
|
Клинические |
Количество детей с указанными проявлениями, % |
Уровень значимости |
|
|
проявления |
в основной группе, n=150 |
в группе сравнения, n=113 |
различия результатов, р |
|
Аллергические болезни и реакции |
71,3 |
30,1 |
<0,05 |
|
Дисфункция ЖКТ |
75,3 |
18,6 |
<0,001 |
|
Болевой абдоминальный синдром |
40,0 |
1,8 |
<0,001 |
|
Нарушения аппетита |
44,0 |
4,4 |
<0,001 |
|
Бруксизм |
16,7 |
0,9 |
<0,001 |
|
Нарушения ночного сна |
54,0 |
2,7 |
<0,001 |
|
Анальная эскориация и/или зуд |
36,0 |
0,9 |
<0,001 |
|
Клинические признаки иммунологической недостаточности |
19,3 |
0,9 |
<0,001 |
Таблица 8
Значения диагностических коэффициентов по клиническим проявлениям
|
Клинические признаки |
Диагностический коэффициент |
|
|
Наличие признака |
есть |
нет |
|
Аллергические проявления |
+4 |
-4 |
|
Дисфункция ЖКТ |
+6 |
-5 |
|
Болевой абдоминальный синдром |
+13 |
-2 |
|
Нарушения аппетита |
+10 |
-2 |
|
Бруксизм |
+13 |
-1 |
|
Нарушения ночного сна |
+13 |
-3 |
|
Анальная эскориация и/или зуд |
+16 |
-2 |
|
Клинические признаки иммунологической недостаточности |
+13 |
-1 |
Оценка эффективности терапии.
Клиническая эффективность терапии оценена у 113 (75,3%) детей с доказанными нематодозами. Оценка клинической картины производилась после дегельминтизации (эффективность противоглистного курса), после окончания микробиологической коррекции и в катамнезе (более 1 месяца после окончания всей терапии).
Из 85 детей с аллергическими проявлениями и реакциями у 36 (42,3%) кожные высыпания или другие аллергические реакции прошли сразу после антигельминтной терапии, что может служить доказательством того, что именно гельминты являлись основным сенсибилизирующим фактором у этих детей, а аллергические проявления являлись по сути псевдоаллергией (Лусс Л.В., 1993; Чистяков Г.М., Чебуркин А.А., Ветров В.П., 1999). К моменту окончания всей терапии аллергических проявлений не отмечалось у 73 (85,9%) из 85 детей. В катамнезе аллергические проявления не возобновлялись у 71 (83,5%) ребенка. У 8 (9,4%) детей на фоне лечения наблюдалось усиление проявлений атопического дерматита, у 6 из них к окончанию лечения и в катамнезе аллергических проявлений не было. После окончания всего курса лечения и в катамнезе аллергические проявления сохранились только у 12 из 85 детей. Сведения о клинической эффективности терапии у детей с аллергическими проявлениями на фоне доказанной глистной инвазии приведены на рис. 2.
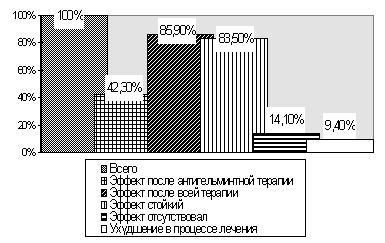
Рис. 2. Оценка клинической эффективности терапии у детей с аллергическими проявлениями на фоне доказанной глистной инвазии
Аналогичные изменения происходили в состоянии и самочувствии детей и по другим клиническим проявлениям (дисфункция желудочно-кишечного тракта, болевой абдоминальный синдром, нарушения аппетита).
Из 20 детей с бруксизмом после окончания всего лечения данный симптом исчез у 19 (95%) детей, из них у 11 (55%) - сразу после антигельминтной терапии.
Из 65 детей с нарушениями ночного сна у 14 (21,5%) улучшение наступило сразу после проведения антигельминтной терапии, у 56 (86,1%) - по окончании всего курса лечения, в катамнезе было установлено, что у 7 детей (10,8%) снова возобновилось нарушение ночного сна.
Из 45 детей, у которых глистная инвазия сопровождалась эскориацией перианальной области или перианальным зудом, у 14 (31,1%) симптомы исчезли сразу после антигельминтной терапии; к концу всего лечения указанные симптомы были купированы у 36 детей (80%). В катамнезе перианальный зуд вновь появился только у 1 ребенка.
Состояние иммунной системы оценивалось только в катамнезе по частоте возникновения ОРЗ или рецидивирующих заболеваний слизистых оболочек: у 11 (50%) из 22 детей отмечалось существенное улучшение состояния здоровья, по сравнению с состоянием, которое было до начала лечения.
В целом у детей основной группы после окончания лечения у 97 (85,5%) исчезли отмечаемые ранее патологические проявления (у 78 из них улучшение наступило сразу после антигельминтной терапии); у 13 (11,5%) детей эффект был неполным; у 3 (2,7%) детей эффект от терапии отсутствовал. Ухудшение состояния (или самочувствия) отмечалось у 9 (8%) детей, но оно носило временный характер и не требовало отмены терапии. В катамнезе у 85 (75,2%) детей через месяц и более после окончания лечения ни жалоб, ни других отмеченных ранее проявлений не наблюдалось, у 12 (10,6%) эффект был нестойким.
Повторное исследование микробиоценоза кишечника после окончания всей терапии проведено у 88 детей. Сравнительная характеристика состояния микробиоценоза кишечника у детей основной группы до и после лечения приведена в табл. 9.
Как видно из данной таблицы, в целом отклонения от нормальных параметров микробиоценоза кишечника после проведенного лечения встречались реже. Особенно это относится к показателям кишечной палочки с нормальной ферментативной активностью (рис. 3), к неполноценной кишечной палочке, кокковой флоре (в том числе гемолизирующим коккам) и к лактобактериям. Различия в частоте выявления отклонений до и после лечения недостоверны по таким показателям как присутствие лактозонегативных энтеробактерий, гемолизирующей кишечной палочки, грибов рода Candida и существенному снижению бифидобактерий.
Таблица 9
Сравнительная характеристика состояния микробиоценоза кишечника у детей с доказанными кишечными нематодозами до и после лечения
|
Параметры микробиоценоза |
Процент выявления до лечения |
Процент выявления после лечения |
Уровень значимости различия параметров, р |
|
Отклонений нет |
0 |
11,4 |
<0,01 |
|
Снижение общего количества кишечной палочки с нормальной ферментативной активностью менее 300 млн/г. |
100,0 |
43,2 |
<0,001
|
|
Существенное снижение количества полноценной кишечной палочки, менее 150 млн/г. |
88,0
|
19,0 |
<0,001 |
|
Повышение кишечной палочки со сниженной ферментативной активностью более 10% от общего количества кишечной палочки. |
42,4 |
14,8 |
<0,01 |
|
Присутствие лактозонегативных энтеробактерий более 5% от общего количества кишечной палочки. |
28,7 |
20,5 |
>0,05 |
|
Присутствие гемолизирующей кишечной палочки в любом количестве. |
29,4 |
26,1 |
>0,05 |
|
Присутствие кокковой флоры в количествах, превышающих 25% от общей суммы микробов. |
35,8 |
10,2 |
<0,005 |
|
Присутствие гемолизирующих кокков (S. aureus и др.) в любом количестве. |
23,6 |
9,1 |
<0,05 |
|
Существенное снижение бифидобактерий: на 2 порядка (107) и ниже (< 107). |
29,4 |
26,1 |
>0,05 |
|
Существенное снижение молочнокислых микробов (лактобактерий): на 2 порядка (105) и ниже (< 105). |
58,9 |
38,6 |
<0,02 |
|
Присутствие грибов рода Candida |
3,4 |
0 |
>0,05 |
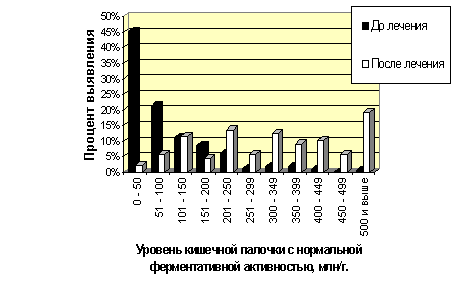
Рис. 3. Распределение детей по уровню полноценной кишечной палочки до и после лечения
В катамнезе нами проведена оценка клинико-микробиологической эффективности антигельминтного курса в сочетании с микробиологической коррекцией через один месяц и позже после окончания лечения. В качестве критериев клинико-микробиологической эффективности мы выбрали следующие: хороший результат - отсутствие жалоб и дисбактериоза кишечника или умеренные микробиологические отклонения; удовлетворительный - клинический эффект - нестойкий или неполный, наличие дисбактериоза кишечника после окончания лечения; неудовлетворительный - отсутствие изменений в состоянии ребенка, наличие микробиологических отклонений (табл. 10).
Таблица 10
Клинико-микробиологическая эффективность терапии у 88 детей, оцененная в катамнезе
|
Эффективность терапии |
Количество детей, абс. |
Количество детей, % |
|
Хорошая |
61 |
69,3 |
|
Удовлетворительная |
25 |
28,4 |
|
Неудовлетворительная |
2 |
2,2 |
Следует заметить, что отдаленные (более месяца после окончания терапии) клинико-микробиологические результаты лечения лучше, чем более ранние. Это особенно относится к состоянию микробиоценоза.
На основании клинико-микробиологических сопоставлений и рассчитанных диагностических коэффициентов было проведено дополнительное исследование, направленное на выявление гельминтозов по прямым и косвенным признакам. 160 детям 6 месяцев - 15 лет, не входивших ни в основную группу, ни в группу сравнения, у которых сумма диагностических коэффициентов была не менее +13 (вероятность аскаридоза или энтеробиоза - 95%) было назначено обследование на выявление кишечных гельминтов, включающее анализ фекалий на яйца гельминтов и соскоб на энтеробиоз.
В случае выявления глистной инвазии назначалась терапия, включающая дегельминтизацию, аналогичную проводимой в основной группе (группе 1). Детям, у которых яйца гельминтов не были обнаружены, с согласия родителей была проведена по той же схеме терапия ex juvantibus (диагностика по результатам лечения). Проводилась клиническая оценка эффективности антигельминтного курса.
Аскаридоз или энтеробиоз были выявлены лабораторными методами или визуально у 44 (27,5%) детей. После начала антигельминтной терапии ex juvantibus еще у 18 детей были замечены гельминты в фекалиях (до лечения они не выявлялись ни лабораторно, ни визуально).
Данные о клинической эффективности антигельминтного курса приведены в табл. 11.
Таблица 11
Ответ на антигельминтную терапию у детей со значениями диагностических коэффициентов не менее +13 по клинико-микробиологическим сопоставлениям
|
Симптомы |
До лечения, абс. |
Улучшение после противоглистных препаратов, абс. |
Улучшение после противоглистных препаратов, % |
|
Всего |
160 |
140 |
87,5 |
|
Аллергия |
117 |
75 |
64,0 |
|
Дисфункция ЖКТ |
103 |
64 |
62,0 |
|
Боли в животе |
49 |
31 |
63,0 |
|
Аппетит |
55 |
37 |
67,0 |
|
Сон |
72 |
46 |
64,0 |
|
Анальная эскориация, зуд |
28 |
21 |
75,0 |
|
Бруксизм |
17 |
13 |
76,0 |
При клинической оценке эффективности антигельминтной терапии учитывались изменения самочувствия во время или в первую неделю после антигельминтного курса. Улучшение наступило у 140 (87,5%) детей, получавших противоглистную терапию. У 20 детей (12,5%) улучшения не отмечалось, из них у 2 (1%) отмечалось ухудшение самочувствия. Клинический эффект антигельминтной терапии можно трактовать как положительный результат терапии ex juvantibus.
Таким образом, из 160 детей гельминтоз выявлен у 38,8%, по косвенным данным (ответ на терапию ex juvantibus) его можно подозревать у 48,7%, всего - у 87,5%. При этом до начала антигельминтной терапии гельминтоз был подтвержден только у 27,5% детей.
ВЫВОДЫ
1. У детей с аскаридозом и энтеробиозом имеются выраженные нарушения микробиоценоза кишечника в виде уменьшения количества кишечной палочки с нормальной ферментативной активностью, увеличения количества кишечной палочки со сниженной ферментативной активностью, присутствия повышенного количества кокковой флоры, снижения уровня молочнокислых микробов. Количество лактозонегативных энтеробактерий, гемолизирующей кишечной палочки, гемолизирующих кокков и бифидобактерий у детей с аскаридозом и энтеробиозом не отличалось от такового у детей с отсутствием инвазии данными нематодами.
2. Существенных различий в состоянии микробиоценоза кишечника при аскаридозе и при энтеробиозе не отмечено.
3. Аскаридозу и энтеробиозу на современном этапе сопутствуют такие клинические проявления, как аллергические реакции и болезни (71,3%), сопровождающиеся торпидным течением, функциональные нарушения желудочно-кишечного тракта (75,3%), абдоминальные боли (40%), нарушения ночного сна (54%), нарушения аппетита (44%), бруксизм, признаки иммунологической недостаточности, перианальный зуд и анальная эскориация.
4. Антигельминтная терапия в сочетании с микробиологической коррекцией приводит к полному исчезновению симптомов, в том числе и аллергических проявлений, у 85% детей сразу после окончания лечения; в катамнезе у 75% детей наблюдалось стойкое отсутствие клинических проявлений, в том числе у 69% - нормализация микробиоценоза кишечника.
5. Разработанные клинико-микробиологические критерии и решающее правило могут служить основанием для углубленного обследования на выявление кишечных гельминтозов и проведения антигельминтной терапии ex juvantibus.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Для диагностики аскаридоза и энтеробиоза целесообразно использовать разработанные нами диагностические коэффициенты и решающее правило. Диагноз аскаридоза и/или энтеробиоза вероятен при пороговой сумме диагностических коэффициентов +13 (при ошибке 5%), +20 (при ошибке 1%) и +30 (при ошибке 0,1%).
2. Применяемая нами схема лечения с включением двух антигельминтных препаратов обоснована в целях максимального охвата различных видов гельминтов в разных стадиях их развития. Для предупреждения токсического взаимодействия, способного возникнуть при одновременном применении двух антигельминтных препаратов, между приемом этих препаратов должен быть перерыв не менее 3 дней.
3. Помимо антигельминтной терапии необходима микробиологическая и иммунологическая коррекция и восстановление нарушенных функций организма. Оптимальным для последующей коррекции является сочетание следующих препаратов: КИП (восстанавливающий собственные защитные механизмы), пробиотики (восстанавливающие нормальный баланс кишечной аутофлоры), один из ферментных препаратов с постепенной отменой (восстанавливающий нормальное функционирование ЖКТ); по показаниям можно использовать бактериофаги, кишечные антисептики и другие препараты (в зависимости от клинических и микробиологических проявлений).
СПИСОК ПУБЛИКАЦИЙ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Уровень кишечной палочки в составе аутофлоры желудочно-кишечного тракта как маркер кишечных гельминтозов. // Российский гастроэнтерологический журнал №4, 1998. - с. 156 - 157. (В соавторстве с Соколовым А.Л.).
2. Результаты противоглистной терапии ex juvantibus у детей. // Тезисы VI Российского национального конгресса «Человек и лекарство» 19 - 23 апреля 1999 г., Москва. - с. 303. (В соавторстве с Соколовым А.Л.).
3. Уровень кишечной палочки в составе аутофлоры желудочно-кишечного тракта как маркер кишечных гельминтов. // В сборнике научных трудов «Актуальные вопросы эпидемиологии инфекционных заболеваний» (выпуск 3). - М.: ВУНМЦ МЗ РФ, 1999. - с. 300 - 304. (В соавторстве с Соколовым А.Л.).
4. Комплексный иммуноглобулиновый препарат в педиатрической практике. // Вестник Российского университета дружбы народов. Серия Медицина. №2, 1999. - с. 35 - 39. (В соавторстве с Соколовым А.Л., Алешкиным В.А., Борисовой И.В., Кузьменко Л.Г.)
5. Количественное содержание E. Coli в составе аутофлоры кишечника как одного из маркеров кишечных гельминтозов. // Вестник Российского университета дружбы народов. Серия Медицина. №2, 1999. - с. 129 - 132.
6. Когда дисбактериоз кишечника лечить не нужно. // Лечащий врач, № 6, 1999. - с. 20 - 21. (В соавторстве с Кузьменко Л.Г., Соколовым А.Л.).
7. Кишечная палочка в составе аутофлоры желудочно-кишечного тракта как показатель кишечных гельминтозов. // Педиатрия. Журнал имени Г.Н. Сперанского. №2, 2000. - с. 29 - 33. (В соавторстве с Соколовым А.Л., Любимовой О.И.).
8. Состояние кишечной микрофлоры у детей с доказанными кишечными нематодозами (аскаридоз, энтеробиоз). // Проблемы инфекционных болезней (клиника, диагностика, лечение). Часть 2. (Сборник научных трудов), М., 2000. - с. 230 - 235. (В соавторстве с Алешкиным В.А., Кузьменко Л.Г.)
9. Особенности применения препаратов для микробиологической коррекции дисбактериоза кишечника у детей. // Лечащий врач, №5 - 6, 2000. - с. 50 - 51. (В соавторстве с Кузьменко Л.Г.)
