Мануальная терапия при остеохондрозах.
Молостов Валерий Дмитриевич
кандидат медицинских наук
Мануальная терапия при остеохондрозах. Часть 1
Мануальная терапия при остеохондрозах. Часть 2
Мануальная терапия при остеохондрозах. Часть 3
Мануальная терапия при остеохондрозах. Часть 4
Мануальная терапия при остеохондрозах. Часть 5
Мануальная терапия при остеохондрозах. Часть 6
Мануальная терапия при остеохондрозах. Часть 6
3) «МЕДЛЕННЫЕ ИНФЕКЦИИ» НЕРВНОЙ СИСТЕМЫ - хронические прогрессирующие заболевания с длительным латентным периодом, характеризующиеся поражением определенных систем и заканчивающиеся тяжелой инвалидизацией или смертью. В конечном счете проникновение вируса-паразита внутрь нервной клетки приводит ее к гибели. Принято выделять две группы медленных нейротропных инфекций:
а) Заболевания, вызванные мутированными штаммами известных вирусов - корь, коревая краснуха, герпес и другие. Вирусы разрушают оболочку нервной клетки, далее белки цитоплазмы и ДНК клетки поступают в русло крови и воспринимаются иммунной системой организма как инородные тела - антигены. Вслед за этим развивается иммунопатологический процесс - организм вырабатывает антитела к белкам своих нервных клеток. Далее антитела уничтожают свои же нервные клетки, ошибочно воспринимая их как чужеродные тела. Губительная роль крупных, оболочечных персистирующих вирусов доказано при болезни Крейтцфельда - Якоба, подостром склерозирующем панэнцефалите и прогрессирующей мультифокальной лейкоэнцефалопатии. Типичным представителем давно известного, не мутированного представителя медленной нейротропной инфекции - вирус бешенства.
б) Заболевания, вызванные вирусами неизвестной природы. Всё чаще клиницисты сталкиваются с ситуацией, когда клинически болезнь протекает с симптомами разрушения и гибели нервных клеток, гистологи видят доказательства губительного действия вируса в микроскопы, но (к большому сожалению) инфекционисты не могут выделить вирус из мёртвой нервной ткани, не могут определить штамм вируса и его видовую принадлежность. По-видимому вирус представлен одной короткой молекулой РНК, которая легко «вклинивается» в геном клетки, сливается с ДНК нервной клетки, и поэтому определить наличие вируса внутри нервной клетки не представляется возможным. Медленные инфекции нервной системы относятся к нетипичным, атипичным представителям нейротропных вирусов, так как имеют очень медленную динамику развития, которая всегда приводит к гибели заболевшего больного человека. Направление «ликвидации нервных клеток» вирусом, принадлежащей к группе «нейротропных медленных инфекций» (миксо-, арбо и аденовирусы) происходит в центростремительном направлении: от периферии (от кожи) к головному мозгу. Нейротропные вирусы начинают размножаться внутри тонкого нерва кожи и подкожной клетчатки после получения человеком незначительной ранки на коже (как и вирус бешенства) и на фоне отсутствия (или снижения) иммунитета у данного человека к данному вирусному штамму. Происходит роковая «прививка» смертельного для данного человека вируса через царапину на коже или прокол её острым предметом. Потом вирус, пожирая нервные клетки, медленно продвигается к крупному нерву, уничтожая его нервные клетки, вызывая при этом полную утрату его функций. Далее вирус продвигается к крупному сплетению, что ошибочно диагностируется врачами как возникновение радикулита или остеохондроза. Далее разрушительный процесс «впадает в русло спинного мозга», вызывая инфекционный миелит. В этот момент больной человек жалуется на боли в позвоночнике. Вирус поражает спинной мозг, вызывая многочисленные параличи и парезы, как правило, сначала мышц ног, а потом - мышц рук. В последнюю очередь вирус уничтожает нервные клетки головного мозга, вызывая многочисленные нарушения психики, то есть нарушается мышление, память, разумная деятельность. На конечным этапе своей разрушительной деятельности «нейротропной медленной инфекции» всегда происходит смерть человека.
4) БОЛЕЗНЬ КРЕЙТЦФЕЛЬДА - ЯКОБА - прогрессирующее заболевание нервной системы, характеризующееся быстро развивающимися психическими нарушениями, пирамидными и экстрапирамидными симптомами. Вирус проникает в организм через слизистую носоглотки, куда попадает респираторным путём. Током крови попадает в головной мозг, где происходит медленное его размножение. Болезнь относится к медленным инфекциям нервной системы из группы спонгиоформных энцефалопатий, в которую также включен ряд заболеваний человека (куру) и животных (скрепи, энцефалопатия норок). Имеются данные, что все эти болезни вызываются одним вирусом. Заболевание воспроизведено в эксперименте. Описаны случаи заражения здоровых людей от больных лиц (при пересадке роговицы, в процессе нейрохирургических операций). Заболевание встречается с частотой 1 на 1000 000 случаев других болезней и у людей с пониженным иммунитетом. Основу патогистологических изменений в мозге составляют спонгиозное состояние ткани, а также гибель нейронов дистрофического характера коры, подкорковых oбpaзований, передних рогов спинного мозга и пролиферация астроцитарной глии. Клиническая картина. Заболевание возникает в возрасте 30-60 лет одинаково часто у мужчин и женщин. Встречаются как спорадические, так и семейные случаи. Клинические симптомы чрезвычайно вариабельны и зависят от стадии патологического процесса. Продолжительность заболевания не более 2 лет, смерть наступает по причине полного уничтожения нервных клеток головного мозга, в том числе и по причине уничтожения структур продолговатого мозга, где содержится дыхательный и сердечный центры.
Стадия I - продромальный период - характеризуется нарушениями психики, в основном эмоционально-волевой сферы: тревога, депрессия, отсутствие инициативы, замедленность мышления, которые могут чередоваться с периодами возбуждения, эйфории. Снижается память. Отмечается неустойчивость при ходьбе.
Во II стадии развивается картина органического поражения нервной системы: прогрессирующая деменция, парезы конечностей, экстрапирамидные нарушения в виде различных гиперкинезов, псевдобульбарный синдром, бульбарные нарушения, амиотрофии, миоклонии, фасцикуляции. Во второй стадии болезни Крейтцфельда-Якоба поражается спинной мозг по типу миелита. Миелит имеет все клинические симптомы радикулита и остеохондроза, а по этой причине у врача есть большая вероятность ошибиться в диагнозе, восприняв болезнь Крейтцфельда-Якоба как банальный радикулит.
В III (терминальной) стадии наступает глубокое слабоумие, больные впадают в прострацию, не реагируют на окружающее, дезориентированы во времени и пространстве, неопрятны; выражены мышечные атрофии, мышечная гипертония, гиперкинезы, пролежни, возможны малые и большие судорожные припадки, расстройства глотания, гипертермия. Смерть наступает при явлениях глубокой деменции, децеребрационной ригидности, при судорогах и коматозном состоянии. На ЭЭГ на ранних стадиях болезни отмечаются спайк-волны и ритмические медленные двух-трехфазные комплексы. С диагностической целью в отдельных случаях проводят прижизненную биопсию мозга.
В зависимости от преимущественной локализации патологического процесса выделены следующие формы заболевания: 1) подострая спонгиоформная энцефалопатия, характеризующаяся диффузным поражением коры и очень быстрым течением; 2) промежуточная форма, отличающаяся преобладанием изменений подкорковых структур и мозжечка; 3) дискинетическая (классическая) форма, представляющая собой сочетание деменции, пирамидных и экстрапирамидных симптомов, а в терминальной стадии и мышечных атрофии; 4) амиотрофическая форма, характеризующаяся психическими нарушениями двигательными и речевыми расстройствами; имеет сходство с боковым амиотрофическим склерозом. Диагноз устанавливают на основании клинических проявлений и результатах патологоанатомического исследования (биопсия, вскрытие).
5) Восходящий ПАРАЛИЧ ЛАНДРИ - восходящий, быстро прогрессирующий паралич конечностей и туловища. Предположительно вирус проникает в организм человека через слизистую кишечника, током крови поступает к тонким окончаниям нервов нижней конечности, а потом поступательно «пожирая» участки какого-то периферического нерва (например, седалищного) достигает спинного мозга и головного мозга. Путь движения вируса снизу (от нервов ног) вверх (к головному мозгу), поэтому эту болезнь и назвали восходящим параличом. Разрушение вирусом головного мозга приводит человека к смерти. Сначала в процесс вовлекаются дистальные отделы нижних конечностей, затем он распространяется на бёдра, грудную клетку, руки, шею, лицо. Развитию двигательных нарушений иногда предшествуют боль в позвоночнике (по причине развития вирусного воспаления спинного мозга - миелита) и парестезии. Существенных расстройств чувствительности и тазовых функций обычно не бывает. Восходящий паралич Ландри - это острая демиелинизирующая полирадикулоневропатия, миелит и энцефалит. В период эпидемии полиомиелита наблюдаются случаи паралича Ландри, обусловленные главным образом вирусным поражением спинного мозга в виде миелита. Начальные проявления воспаления корешков спинальных нервов и миелита имеют клинические симптомы радикулита и остеохондроза, а по этой причине у врача есть большая вероятность ошибиться в диагнозе. Смерть больного параличом Ландри наступает через 1 - 3 года после проявления первых симптомов (нарушения чувствительности кожи ног) от разрушения вирусом жизненно важных центров продолговатого мозга.
В этой книге не описывается клиника десятков других «медленных нейротропных инфекций». Автор включил информацию о медленных вирусных инфекциях для того, чтобы обратить внимание невропатологов, врачей - иглотерапевтов и мануальных терапевтов на существование абсолютно неизлечимых вирусных болезней в современной неврологии. В природе существует огромное количество болезней, которые в начальной стадии дают клинику стандартных остеохондрозов и радикулитов, а после длительного и безуспешного лечения «внезапно» превращаются в смертельное заболевание в виде медленной вирусной нейротропной инфекции. При выявлении у пациента явных признаков радикулита и остеохондроза врач не должен гарантировать их безусловное излечение. Если к врачу обращается пациент с клиническими симптомами обыкновенного радикулита или остеохондроза, то это может быть и начальная стадия развития неизлечимой для современной медицины «медленной инфекции» в виде, например, паралича Ландри. Врачи должны осознавать, что излечение некоторых болезней типа радикулита и остеохондроза практически невозможно. В одном случае из 5000 у невропатолога возникнет такая неблагоприятная ситуация, когда на фоне правильного лечения воспаления переферического нерва состояние пациента продолжает медленно ухудшаться, когда к клинике патологии нерва добавятся симптомы поражения мозга. Тогда врач должен подумать о наличии нейротропной медленной инфекцией, который в начале болезни дал клинику невропатии и радикулита.
4. Массаж - самый эффективный метод лечения радикулитов и туннельных невропатий. Существует основная классификация массажа на лечебный и общеукрепляющий (оздоровительный, профилактический). При помощи одних видов массажа (точечного, лечебного) проводится лечение вполне определённых видов болезней, а другие виды массажа обладают общеукрепляющим действием: улучшают обменные процессы, улучшают иммунитет, оздоравливают. Существуют десятки видов массажа: точечный, спортивный, висцеральный, баночный, электрический, аппаратный и так далее. Но все эти виды массажа воздействуют в первую очередь на здоровые и «больные» нервные ткани (соматическую и вегетативную), на эндокринную систему, на ткани мышц и внутренних органов. Лечебный массаж при радикулите - это массаж пережатых на каком-то участке длины соматических и вегетативных нервных волокон вместе с сосудами, сопровождающими нерв. Висцеральный массаж - это массаж вегетативных волокон внутренних органов (сердца, лёгких, печени, селезёнки, желудка, кишечника и так далее). Причина лечебного воздействия «висцерального и соматического массажа» состоит в улучшении иммунитета внутренних органов совместно с улучшением кровообращения в них. Когда вирусы находятся внутри клетки, они защищены толстой оболочкой клетки от противовирусных веществ и от гамма - глобулинов (антител), как танкист защищён бронёй танка от пуль противника. При сжатии пальцами врача опухшей от воспаления клетки (нейрона), которая нафарширована миллионами вирусов, воспалённые и «полуживые» клетки разрываются. Вирус из клетки «выдавливается» в артерии и вены (или в межклеточное пространство), где вирусы легко уничтожаются противовирусными препаратами и гамма - глобулинами. Поэтому можно утверждать, что массаж (физическое выдавливание вирусов из клеток) во много раз увеличивает возможность массового уничтожения вирусов антителами организма. Массаж косвенным образом увеличивает иммунитет человека. Одновременно с выдавливанием вирусов «из крепости клеточной оболочки» массаж снимает спазм вен и артерий, расположенных глубоко в тканях внутренних органов (в мышцах, печени, селезёнки, почки, желудка). Вот почему после массажа кожа становится красной (от расширения капилляров) и горячей. Примерно в 2 раза улучшается кровообращение органов грудной и брюшной полостей после их нежного массажа, что усиливает поступление гамма - глобулинов, которые быстро уничтожают вирусы, лишённых защиты клеточной оболочки. Суммарное положительное воздействие массажа следующее: приводит к улучшению иммунитета, функциональной деятельности нервов, улучшению кровообращения и деятельности внутренних органов.
А) Лечение радикулита (и всех туннельных невропатий) в период проявления сильного болевого синдрома. При радикулите и вообще при туннельных невропатиях массаж временно противопоказан в период обострения и сильных болей в месте компрессии нерва. В неврологии выработана совершенно определённая тактика лечения радикулитов: сначала снимается чрезмерный отёк и чрезмерная компрессия корешков (если таковая имеет место быть!) путём введения кортикостероидного гормона, а через 2 дня начинают лечение умеренного отёка нерва массажем. При возникновении очень острой боли в области туннельной невропатии, которая может проявляться у пациента в первые 2 дня болезни, противопоказан точечный массаж эпицентра боли, но рекомендуются сухое тепло (грелка), внутримышечно - витамин В-12. Противопоказано введение иглы в эпицентр боли и в сам нерв (по причине травмы нерва иглой), но желательно прогревающее воздействие сигареты над местом туннельной невропатии. В начальный период воспаления, опухания и сильных болей туннельные невропатии как правило лечатся медикаментозным методом - внутримышечным введением точно в болевую точку раствора гормона надпочечника (гидрокортизона, преднизолона, кортизона ацетата или дексаметазона, метилпреднизолона, кеналога, дипроспана, метипреда и так далее). Гормоны надпочечника (кортикостероиды) являются противовоспалительные и противоинцекционные гормоны. Кортикостероиды, которые синтезируются в коре надпочечников, всегда концентрируются в местах воспаления. В местах с большой концентрации кортикостероидов накапливаются лейкоциты, лимфоциты и гамма - глобулины, которых становится в 7 - 14 раз больше, чем в обычной ткани, где нет этого вида гормонов. Следовательно, кортикостероиды в 7 - 14 раз усиливают иммунитет больного человека. Как правило, для излечения необходимо сделать одну инъекцию. В практическом плане представляет определенную трудность введение раствора точно рядом с местом компрессии нерва, диаметр сечения которого 1 мм, если этот нерв находится под толстым слоем мышц на глубине более 3 сантиметров. Для уточнения локализации (глубинны) места компрессии нерва применяются метод обдавливания болевой точки сверху и сбоку, а так же метод предварительного введения тонкой акупунктурной иглы. Сначала месторасположение болевой точки в толще мышц определяется простым нажатием пальца сверху и с боков. Если этот метод не даёт точной информации глубины залегания зажатого участка нерва, то используют тонкую и длинную акупунктурную иглу. Иглу медленно вводят на соответствующую глубину (до места компрессии нерва). При необходимости меняется несколько раз угол наклона иглы. При соприкосновении иглы с воспаленными тканями вокруг передавленного нерва возникает острая болезненность. У людей, страдающих ожирением, поиск места ущемления нерва на груди и животе таким способом опасен, так как есть вероятность проникновения иглы в грудную или брюшную полость с поражением внутренних органов или воспалённого нерва. При этом возникает такая же острая боль, как и при соприкосновении иглы с участком асептического воспаления вокруг сдавленного нерва. Поэтому необходима предельная осторожность при проведении этой операции. После того, как тонкая иглотерапевтическая игла определила глубину расположения зажатого нерва, параллельно ей проводится инъекционная игла, и раствор гормона надпочечника вливается точно внутрь воспалительного очага.
Б) Лечение радикулитов массажем. Прежде чем рассказывать о методах лечения радикулитов (и других болезней) массажем, вспомним азы анатомии периферической нервной системы, которую мы намериваемся лечить массажем. Периферическая нервная система состоит из соматических и вегетативных волокон. Соматические волокна начинаются от спинного мозга и иннервируют на 87 % мышц, суставов и связок, а на 13 % соматические волокна иннервируют мышечные (полые) органы, которые состоят из поперечнополосатых и гладких мышечных волокон (сердце, желудок, толстый и тонкий кишечник, мочевой пузырь, желчный пузырь и другие). Все мышечные внутренние органы одновременно иннервируются соматическими и вегетативными нервными волокнами. Паренхиматозные органы (печень, почки, селезёнка, лёгкие, поджелудочная железа, крупные и мелкие сосуды организма) иннервируются на 100 % вегетативной (висцеральной) нервной системой (симпатической и парасимпатической). При массаже происходит воздействие одновременно на соматические и вегетативные волокна. До сих пор рассказывалось о лечении болезней при помощи воздействия на соматическую нервную систему. Анатомия соматической нервной системы (которую часто именуют в научной литературе периферической нервной системой), дана на рисунке 34 - 3.
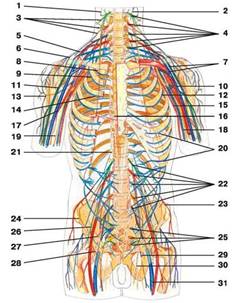
Рис. 29 - 1. Соматические нервы от спинного мозга.
1 - большой ушной нерв; 2 - малый затылочный нерв; 3 - надключичные нервы; 4 - нервы шейного сплетения; 5 - подключичный нерв; 6 - надлопаточный нерв; 7 - плечевое сплетение; 8 - диафрагмальный нерв; 9 - подлопаточный нерв; 10 - срединный нерв; 11 - мышечно-кожный нерв; 12 - грудоспинной нерв; 13 - подкрыльцовый нерв; 14 - длинный грудной нерв; 15 - медиальный кожный нерв плеча; 16 - большой внутренностный нерв; 17 - лучевой нерв; 18 - локтевой нерв; 19 - медиальный кожный нерв предплечья; 20 - межреберные нервы; 21 - малый внутренностный нерв; 22 - нервы поясничного плетения; 23 - подвздошно-подчревный нерв; 24 - подвздошно-паховый нерв; 25 - нервы крестцового сплетения; 26 - полово-бедренный нерв; 27 - верхний ягодичный нерв; 28 - нижний ягодичный нерв; 29 - задний кожный нерв бедра; 30 - запирательный нерв; 31 - седалищный нерв.
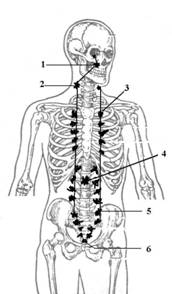
Рисунок 34 - 4. Узлы (ганглии) симпатической нервной системы, вид внутренней поверхности туловища: 1 - крылонёбный узел (парасимпатический), 2 - шейный узел и нисходящий блуждающий нерв, 3 - звёздчатый узел, 4 - грудные ганглии (№ 12), 5 - солнечное сплетение, 6 - поясничные ганглии (№ 5), 7 - чревное сплетение (парасимпатический).
По месту расположения и функциональной роли вегетативная нервная система подразделяется на центральный и периферический отделы. Центральный отдел представлен парасимпатическими ядрами III, VII, IX и X пар черепных нервов, лежащих в мозговом стволе (в гипоталамусе), вегетативным ядром бокового (промежуточного) столба VIII шейного, всех грудных и двух верхних поясничных сегментов спинного мозга, крестцовыми парасимпатическими ядрами трех крестцовых сегментов спинного мозга. в мозговом стволе (в гипоталамусе) генерируются биотоки для всей вегетативной нервной системы. Вегетативные (периферические) нервные волокна образуют нервные стволы или следуют в составе черепных и спинномозговых нервов, причем по ходу обязательно имеют вегетативные узлы, где происходит передача возбуждения от центрального нейрона к периферическому. Смотрите рисунок 34 - 4. Таким образом, вегетативные нервные волокна подразделяются на предузловые (преганглионарные) и послеузловые (постганглионарные). Предузловые волокна покрыты миелиновой оболочкой и выходят из головного и спинного мозга в составе корешков соответствующих черепных и спинномозговых нервов. Послеузловые волокна миелиновой оболочки не имеют и несут нервный импульс от узлов к гладкой мускулатуре, железам и тканям. Вегетативные волокна тоньше соматических, и нервные импульсы по ним передаются с меньшей скоростью. В зависимости от топографии вегетативных ядер и узлов, характера влияния на функции иннервируемых органов, а также различий в длине пред- и послеузловых волокон вегетативная нервная система подразделяется на две части - симпатическую и парасимпатическую. Влияние этих двух частей на работу различных органов обычно имеет противоположный характер: если одна система оказывает усиливающее влияние, то другая - тормозящее. Таким образом, ко всем органам и тканям идут как симпатические, так и парасимпатические волокна; исключением являются большинство гладкомышечных оболочек кровеносных сосудов, мочеточники, гладкая мускулатура селезенки, волосяных мешочков и др., лишенных парасимпатической иннервации. Отличительной особенностью симпатической нервной системы является то, что ее центры располагаются в грудном и поясничном отделах спинного мозга, а предузловые волокна короче послеузловых. Центры парасимпатической нервной системы лежат в стволе головного мозга и в крестцовом отделе спинного мозга, а предузловые волокна длиннее послеузловых (узлы этой части вегетативной нервной системы чаще всего расположены в стенках иннервируемых органов). Вегетативный массаж - это лечение болезни благодаря воздействия на вегетативную нервную систему (на симпатические и парасимпатические волокна). Вегетативная нервная система регулирует биохимический обмен веществ в органах и тканях. Массажисты параллельно с нормализацией тонуса мышц, измененных патологическим процессом, применяют метод лечения в виде воздействия на центры вегетативной иннервации с целью улучшения и интенсификации обменных процессов. Для успешной борьбы с любой болезнью необходим активный процесс восстановления, регенерация «покалеченных» патологическим процессом клеток. Из физиологии человека хорошо известно, что регенерационные (восстановительные, питательные, трофические) процессы контролируются вегетативной нервной системой. Стимулировать процесс выздоровления можно массажем местных центров скопления вегетативных волокон. Автор был свидетелем излечение «висцеральными массажистами» различных заболеваний у пациентов (солярит, ганглионит, трунцит, запоры, гипертоническая болезнь, болезнь Крона, Слатера и так далее), которые безуспешно лечились на протяжении 5 - 8 лет лекарственной терапией в наших поликлиниках и больницах.
Хорошо доступны для массажа ганглии и внутренние органы брюшной полости, а плохо доступны - органы грудной полости, воздействие на которые мешает грудная клетка. Существуют следующие крупные нервные образования вегетативной и соматической нервной системы, доступные для массажа.
1) Массаж мягких тканей головы применяется при лечении многих болезней (невриты, невралгии). Массаж яблок глаз (через закрытые веки) применяется при глазных болезнях, заболеваний сетчатки глаза, глаукоме, катаракте, плохой аккомодации зрения, головной боли, тахикардии.
2) Внутри мягких тканей шеи проходят почти все черепно-мозговые нервы, исходящие из головного мозга. Шейный ганглий. Располагается в центре шеи, если смотреть на неё сбоку. От ганглия тонкие нервные волокна пронизывают мягкие ткани лица и верхней трети грудной клетки. После массажа шейного ганглия снимаются боли головы, исчезает шум в ушах, улучшается зрение. Массаж показан при следующих заболеваниях: головная боль, тремор, отёк Квинке, болезнь Меньера (приступ головокружения и рвоты), мигрень (сильные головные боли сосудистого генеза), болезнь Рейно (спазм капилляров верхней конечности).
a) Сонная артерия окутана снаружи плотной оболочкой вегетативных волокон. Артерия проходит по шее снизу вверх, от головки ключицы к углу нижней челюсти параллельно боковому краю дыхательного горла. Массаж показан при следующих заболеваниях: головная боль, мигрень, одышка, тахикардия.
b) Блуждающий нерв включает в себе большое количество вегетативных волокон, он проходит от черепа вниз по шее параллельно пищеводу. Блуждающий нерв закрыт дыхательным горлом и толстым слоем поверхностных мышц шеи. Массаж блуждающего нерва на шее показан при следующих заболеваниях: икота (патология иннервации диафрагмы), запор, понос (патология иннервации кишечника), нейрогенная рвота (патология иннервации желудка), сердечная аритмия и экстрасистолия, ночное недержание мочи.
c) Позвоночная (вертебральная) артерия проходит вдоль шейных позвонков сзади и окутана снаружи плотной оболочкой вегетативных волокон. Артерия проходит по шее снизу вверх по заднебоковой поверхности шейных позвонков. Артерия доступна для массажа, особенно если пациент наклонит голову влево или вправо. Массаж показан при поражении симпатического сплетения позвоночной артерии (при заднем шейном симпатическом синдроме).
3) Плохо доступен для массажа короткий плечевой нервно-сосудистый пучок (соматическая система), который окружен густой сетью вегетативных волокон. С целью массажа врач производит нажатие большими пальцами в «ямки» над ключицей, под ключицей и в подмышечной впадине. Массаж соматических и вегетативных волокон показан при следующих заболеваниях: невропатия плечевого сплетения, симптом «передней лестничной мышцы», болезнь Рейно (спазм капилляров верхней конечности).
4) Массаж лёгких и сердца затруднено тем, что эти органы защищены грудной клеткой. Однако многие массажисты (Огулов А. и другие) утверждают, что слабый массаж этих органов всё-таки возможно проводить за счёт силовой деформации рёбер. Пациент ложится на спину или на бок, а врач нажимает сверху двумя руками на рёбра с целью периодического уменьшения объёма грудной клетки, что и является массажем органов грудной полости. При массаже лёгких и сердца через грудную клетку могут быть осложнения в виде перелома рёбер, особенно у пожилых людей, кости которых становятся очень хрупкие. Можно осуществлять непрямой массаж сердца благодаря эластичности грудной клетки. Некоторые авторы утверждают о наличии незначительной эффективности лечения при массаже лёгких при бронхиальной астме, бронхитах, кашле, массажа сердца при стенокардии, аритмии сердца, экстрасистолии и так далее. Другие авторы относятся скептически к массажу органов грудной полости.
5) На грудном и поясничном отделе позвоночника плохо доступны для массажа сплетения вегетативных волокон, которые окружают корешки нервов, выходящих из спинного мозга, принадлежащих к соматической системе. Корешки защищены боковыми отростками позвонков и рёбрами. Однако при сильном нажатии на паравертебральные мышцы в межрёберных промежутках можно производить нежный, но прямой массаж этих соматических и вегетативных волокон. Массаж показан при следующих заболеваниях: радикулиты, остеохондрозы, ганглиониты, невриты, туннельные невропатии, ишиас, полиневропатии, межрёберные невриты.
a) Воздействие на густую сеть вегетативных волокон, входящих в состав желчного пузыря и печени, показано при следующих заболеваниях: дискинезия желчного пузыря, желчнокаменная болезнь с наличием малого по размеру камней (не более 0,5 сантиметров), холецистит (одновременно с применением антибиотиков), гепатиты различной этиологии, цирроз печени. Интересно подчеркнуть, что массаж желчного пузыря часто излечивает боли в суставах ног!
b) Воздействие на густую сеть вегетативных волокон, входящих в состав желудка, показано при следующих заболеваниях: гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, гастроптоз (опущение желудка).
Воздействие на густую сеть вегетативных волокон, входящих в состав поджелудочной железы, показано при следующих заболеваниях: катаральный (не гнойный) панкреатит, диабет сахарный,
c) Через брюшную полость можно воздействовать на густую сеть вегетативных волокон солнечного сплетения, которое проецируется на точку, находящуюся на 2 сантиметра выше пупка. Массаж показан при следующих заболеваниях: гастрит, панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки, солярит (катаральное воспаление солнечного сплетения), энурез, облитерирующий эндартериит ног, запоры и поносы.
d) Воздействие на густую сеть вегетативных волокон, входящих в состав стенок тонкого и толстого кишечника, показано при следующих заболеваниях: колит, энтерит (если данное заболевание не вызвано палочкой дизентерии, холеры, стафилококком, стрептококком и другой бактериальной инфекцией), запор, понос, метеоризм, язвенный колит.
e) Воздействие на густую сеть вегетативных волокон, входящих в состав почек, показано при следующих заболеваниях: отёки на руках, ногах, на лице, гипертоническая болезнь, ревматизм, анурия, гломерулонефрит (одновременно с массажем желез внутренней секреции и селезёнки), мочекаменная болезнь («песок» в лоханках почек), пиелит и пиелонефрит (одновременно с применением антибиотиков), интоксикация, отравление.
f) Воздействие на густую сеть вегетативных волокон, входящих в состав селезёнки, показано при следующих заболеваниях: анемии различной этиологии, астеническое состояние (слабость, вялость), состояние после кровопотери, состояние после хирургической операции.
j) Через брюшную полость можно легко и сильно воздействовать на густую сеть соматических и вегетативных волокон, окружающую брюшную аорту, место бифуркации аорты на две бедренные артерии. Массаж показан при следующих заболеваниях: заболевания желудочно-кишечного тракта, запоры, поносы, энурез, болезненные месячные, заболевания женских половых органов. Массаж в области нижнего отдела аорты помогает при многих болезнях ног, болезненных артритах тазобедренного, коленного и голеностопного суставов. Через брюшную стенку массажист может воздействовать на соматическое пояснично-крестцовое сплетение, выходящее из спинного мозга и располагающееся на внутренней поверхности мышц спины. В месте раздвоения аорты находятся крупные нервные стволы: начинается седалищный и бедренный нервы. Массаж нервов пояснично-крестцового сплетения излечивает радикулиты и остеохондрозы, невралгию бедренного нерва, ишиас и множество других болезней. Автор книги просит обратить пристальное внимание на массаж соматических пояснично-крестцовых сплетений, так как при этом достигаются прекрасные результаты при радикулитах и остеохондрозах.
i) Воздействие на густую сеть вегетативных волокон, входящих в состав женских половых органов и предстательной железы мужчин, показано при следующих заболеваниях: бесплодие, оварит, сальпингит, простатит, фригидность, импотенция.
k) Воздействие на густую сеть вегетативных волокон, входящих в состав эндокринных желёз (гипоталамус, гипофиз, щитовидная железа, надпочечника, околощитовидные железы, яичники и яички), показано при следующих заболеваниях: ожирение, кахексия, снижение иммунитета, болезнь Аддисона, болезнь Иценко-Кушинга, тириотоксикоз, зоб, ревматизм, эндокринные артриты, несахарный диабет, надпочечниковая недостаточность, фригидность, импотенция. Так как гипоталамус и гипофиз находится внутри черепной коробки, то прямой массаж этих органов делать невозможно. Однако воздействие на гипоталамус и гипофиз можно производить только при помощи вибрационного воздействия на всю черепную коробку в целом. Для этого применяются специальные электромеханические вибраторы высокой частоты.
§ 63. Клинические симптомы остеохондрозов и радикулитов.
Прежде чем начинать лечение врач должен поставить диагноз, то есть узнать - какая болезнь вызывает боли и другие патологические симптомы. Так как остеохондрозы хорошо лечатся мануальной терапией, а радикулиты нет, то у невропатолога возникает практическая необходимость в точной дифференциальной диагностики радикулитов от остеохондрозов. Невропатологи хорошо знают, что 90 % симптомов этих болезней идентичны. Этот параграф посвящён симптомам, которые могут точно указать, где врач имеет дело с остеохондрозом, а где - с радикулитом.
1. Как дифференцировать радикулит от остеохондроза. Каждой лечебной процедуре должна предшествовать мануальная диагностика, так как состояние биомеханики позвоночника и отдельных позвоночных двигательных сегментов (межпозвоночных дисков) под влиянием различных факторов и в процессе лечения может значительно меняться. Итак, причина возникновения остеохондрозов совершенно иная, нежели у радикулита. Радикулит - это туннельная невропатия, а остеохондроз - это воспаление межпозвоночного диска. При радикулитах боли возникают по причине увеличения диаметра воспаленного нерва и при последующем зажатии его в фасциальном отверстии. При остеохондрозе боли возникают при изменении высоты межпозвоночного диска, при сползании, при соскальзывании диска с клиновидного межпозвоночного диска и при его ротации, так как всё это вызывает натяжении корешков нервов в фасциальных отверстиях и окружающих позвоночник связок. Исходя из отличий этиопатогенеза радикулита и остеохондроза можно сделать очень важные выводы о клиническом диагностировании этих двух патологий. При помощи расспроса больного (сбора анамнеза) никогда не удастся дифференцировать радикулит от остеохондроза. В обоих случаях будут болезненны движения в больном сегменте позвоночника, объем активных движения снижен из-за боли, ухудшена тактильная чувствительность на конечностях и так далее. По ощущениям боль от остеохондроза ничем не отличается от боли по причине наличия радикулита. Дифференцировать эти две патологии можно только клинически (пальпацией) и рентгенологически. Необходимо выявлять и учитывать наличие функциональных блокад, гипермобильности и всего спектра патологических изменений позвоночника, имеющихся у больного в момент выполнения лечебной процедуры. Рентген, анализы, клиническое обследование (пальпация, исследование объема движений) дополняют информацию о диагнозе. Кроме того, врач должен обязательно провести дифференциальную диагностику радикулитов и остеохондрозов от болезней внутренних органов. Только после установления правильного диагноза врач может приступать к лечению. Пациент может вылечить остеохондроз, но у него останутся болевые симптомы от наличия радикулита. Возможна и противоположная ситуация - излечен радикулит, но остаются боли от наличия остеохондроза. Отличительные особенности радикулита от остеохондроза следующие.
1) Диагностика остеохондроза. Для обнаружения остеохондроза надо положить пациента на живот и на твердую и ровную поверхность (на кушетку или лучше на пол). Руки пациент располагает вдоль туловища и полностью расслабляется. Далее мануалист нажимает пальцем на пространство между остистыми отростками и спрашивает пациента, не усилилась ли боль при нажатии. У полных людей нажатие лучше проводить «клином», который образуется из сжатых в кулак пальцев. «Клин» образует вторая и третья фаланга второго и третьего пальца кисти. Верхний и нижний остистый отросток пациента располагают между согнутыми в «клин» вторым и третьем пальцем руки. Смотрите рисунок 34 - 5.
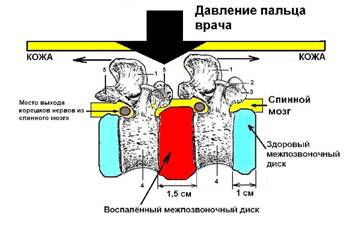
Рисунок 34 - 5. Диагностика остеохондроза.
Если клин образуется левой кистью, то ладонь правой кисти ложится на тыл левой кисти и производится давление сверху вниз. При давлении между остистыми отростками возникает незначительное раздвижение тел позвонков друг от друга (на 0,3 - 0,5 миллиметра). Итак, если нажать пальцем в область между остистыми отростками, то произойдет незначительное смещение тел позвонков: один позвонок сместится к голове, а другой к тазу. Воспалённые ткани межпозвоночного диска (и окружающий диск связки) очень чувствительны к вытяжению, и по этой причине пациент (больной остеохондрозом), сразу ощущает резкую боль при надавливании пальца врача. Так врач «проходит» по межостистым промежуткам от шейного отдела до крестца, и точно определяет диски, подверженные воспалению, то есть определяет наличие остеохондрозов у пациента. Если при таком нажатии пациент нигде не ощутил усиление болей, то можно утверждать, что остеохондроза у пациента нет. Кроме того, врач должен помнить, что ощущение болей при давление на остистые отростки позвоночника могут давать ушибы.
a) Рассмотрим ещё один отличительный признак радикулита от остеохондроза: при остеохондрозе симптом Лермитта будет отрицателен, а при радикулите - положителен. Симптом Лермитта очень простой в проведении: врач наклоняет голову пациента кпереди вплоть до прикосновения подбородка с грудной клеткой. Этим действием вытягивает (на 2 - 4 миллиметра) сначала спинной мозг, а потом все корешки нервов, которые выходят из спинного мозга. Если пациент болен остеохондрозом в грудном и поясничном отделе (но не в шейном отделе), то он не испытывает никакой боли. Если пациент болен радикулитом (воспалением корешков нервов, начинающихся от спинного мозга) грудного или поясничного отделов, то больной испытает боль в виде удара тока с иррадиацией в руку или в ногу. Если у пациента поражён поперечник всего спинного мозга (вирусное или микробное воспаление в виде миелита, раковая опухоль, эпидурит или арахноидит - воспаление твёрдой или паутинной оболочки, окутывающей спинной мозг, рассеянный склероз - медленная вирусная инфекция, разрушающая поперечник спинного мозга и особенно его задние столбы), то пациент ощущает резкий «удар тока» с иррадиацией вдоль позвоночника. Однако нужно помнить, что в 13 % случаях остеохондроз провоцирует возникновение радикулита, поэтому в этом случае применение симптома Лермитта не поможет отличить остеохондроз от радикулита.
b) Важен ещё один симптом - объём движений в поражённом остеохондрозом межпозвоночном диске не будет снижен.
c) При остеохондрозе в 12% случаев бывает одновременно болезненно нажатие между остистыми отростками, и нажатие на паравертебральную мышцу. Следовательно, в этом случае можно утверждать, что пациент болен одновременно и остеохондрозом и радикулитом.
d) Внешний осмотр позвоночника. При осмотре в положении стоя раздетого пациента иногда выявляется искривление оси туловище с наклоном туловища вправо, влево, назад или вперёд. Искривление оси туловища, его наклон в какую-то сторону, является абсолютным признаком остеохондроза. При радикулитах в положении больного стоя туловище будет иметь совершенно симметричный вид, без отклонения от центральной оси, но наблюдается атрофия и спазм мышц при хроническом течении радикулита.
e) Рентгенологически также можно дифференцировать радикулит от остеохондроза. При радикулите на рентгеновском снимке (компьютерной томограмме, ядерно-магнитно-резонансной томограмме и так далее) не удастся выявить никаких изменений в хрящевых тканях межпозвоночного диска, наблюдается нормальная форма позвонков. В то же время при наличии остеохондроза рентгенологических изменений будет очень много: снижение прозрачности хрящевых тканей дика, спондилез, остеофиты, грыжи диска, снижение или увеличение высоты межпозвоночного диска, пороз (низкое содержание кальция в кости) и так далее.
f) Блокада (препятствие) движений в межпозвоночных суставах - это симптом наличия остеохондроза в межпозвоночном диске, а не радикулита. Блокады (препятствия) движения в межпозвонковых суставах в мануальной терапии относится к одному из основных клинических симптомов, к главному объекту лечебных мероприятий для мануальных терапевтов. Вот почему блокирование «больного» межпозвонкового сустава относится к специфическому и самому важному синдрому в мануальной терапии, так как это является прямым показанием для лечения методом мануальной терапии. Только при остеохондрозе выявляется симптом полного или частичного блокирования межпозвоночного сустава. При радикулите (без сопутствующего остеохондроза) не бывает признаков блокирования межпозвоночного сустава, потому что межпозвоночный сустав при этой патологии остаётся полностью здоровым. Итак, при остеохондрозе подвергаются дегенеративному разрушению гиалиновые хрящи межпозвоночных дисков, и объем движения в этих суставах снижается или вообще ликвидируется. Через 3 - 5 лет непрерывных дегенеративно-дистрофических процессов происходит почти полное уничтожение хрящевой ткани в межпозвоночном диске. Возникает симптом функциональных блокад для всех видов движений в диске, симптом гипомобильности, где приставка hypo - с латинского переводится как «снижение, уменьшение», mobile - «движение». Противоположная по значению приставка «hyper» означает наличие какого-то чрезмерного увеличения (например, «гипермобильность сустава» есть чрезмерно увеличенная подвижность сустава, его разболтанность). Благодаря наличию межпозвоночных суставов (дисков), например, в шейном отделе позвоночника человек может повернуть голову и посмотреть вверх, вниз, вправо или влево. При блокировании суставов шейном отделе позвоночника пациент не сможет повернуть голову вверх, или вниз, или вправо или влево. Например, если какой-то здоровый межпозвоночный диск дает возможность развернуть два соседних позвонка на 15 º, то «больной» диск может развернуть позвонки только на 5 º. Для увеличения объема движения необходимо применить усилие в виде манипуляций, которые в выражаются в небольшом смещении взаиморасположения внутрисуставных соединительных тканей в виде хрящей. В 87 % случаев у пациента возникают функциональные блокады межпозвоночных суставов. Функциональная блокада - это обратимое ограничение подвижности двигательного сегмента позвоночника. Лёгкие дегенеративные поражения хряща дают возможность мануальному терапевту полностью восстановить подвижность в суставе и одновременно ликвидировать патологический участок «кристалла» деструктивной ткани внутри диска. При исследовании позвоночника функциональную блокаду надо отличать от анкилозирующей блокады (например, при болезни позвоночника в виде болезни Бехтерева), которая полностью ликвидирует движение между соседними позвонками, и при попытке силового смещения позвонков возникают переломы тел позвонков и разрывы связок.
Для определения уровня ограниченности объема движения в межпозвонковом суставе мануальные терапевты пользуются классификацией мануального терапевта А. Стоддарта, который предложил очень удобную для практической деятельности классификацию степеней подвижности в «суставах позвоночника».
Первая степень - это анкилозирующая блокада в суставе, полная неподвижность в сочленении на фоне выраженного болевого синдрома, которая может быть обусловлена, например, сильным воспалительным процессом. В таком случае проведение любых манипуляций часто бывает противопоказано. Тактика мануального терапевта должна быть направлена на снижение интенсивности воспалительного процесса при помощи медикаментозного лечения, иглотерапии, физиотерапии. Ликвидация воспалительного процесса в межпозвоночном диске обязательно приведёт к возникновению безболезненных движений позвонков друг относительно друга.
Вторая степень - это блокада сочленения с частичным анкилозом, когда на фоне средней интенсивности болевого синдрома можно ощутить определенное «шевеление» в группе «больных» межпозвоночных суставов на 1 º - 5 º. Дальнейшая ротация позвоночника болезненна. Лечение методом мануальной терапии показано. При такой подвижности врачу нужно проявить крайнюю осторожность при проведении тракций (вытяжений), мобилизации и манипуляций. Щадящую мануальную терапию надо сочетать с массивным медикаментозным лечением, иглотерапией, физиотерапией.
Третья степень - это относительно легкая функциональная блокада движения (незначительное уменьшение объёма движения из-за болей) суставов, которая создает ситуацию, наиболее подходящую для мануальной терапии. Обоснованно проведение в полном объеме всех манипуляционных приемов.
Четвертая степень представляет собой нормальную суставную подвижность, когда мануальная терапия, естественно, не нужна.
Пятая степень - сверхподвижность (гипермобильность) сочленений. В этом случае проведение мануальной терапии противопоказано.
Чешско-словацкая школа мануальной терапии, используя методы физиотерапии и медикаментозное лечение, рекомендует перевести тяжелые блокады суставов (1 и 2 степень) в блокады третьей степени, а затем применять в полном объеме приемы мануальной терапии. Другими словами, при тяжелых блокадах суставов (1 и 2 степень) предлагается подключать физиотерапевтические, массажные, инъекционные, медикаментозные виды лечения с целью ненасильственного восстановления хотя бы минимальных объемов движения в межпозвоночных дисках. Только после этого можно начинать щадящую мануальную терапию.
k)
2. Диагностика радикулита. Объём движений в поражённом радикулитом межпозвоночном диске будет сильно уменьшен (от 50% до 90%). При наличии у пациента радикулита возникает сильная боль при нажатии большим пальцем руки на паравертебральные мышцы на расстоянии 1,5 - 2 сантиметров латеральнее от остистых отростков позвонков. Смотрите рисунок 34 - 6.
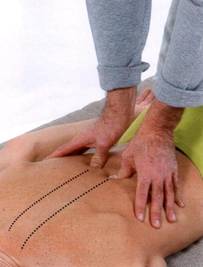
Рисунок 34 - 6. Диагностика радикулита.
Правда, в этом месте у грудных позвонков находятся и рёберно-позвонковые суставы, которые могут воспаляться и давать боли при надавливании на них. Но вирусное (а тем более микробное и ревматоидное) воспаление рёберно-позвонковых суставов возникает редко. Действительно, если прижать пальцем воспаленные корешки нервов, выходящие из спинного мозга, то обязательно возникнут сильные боли. Существует ещё один простой метод диагностирования радикулита - постукивание кулаком по паравертебральным мышцам, которые расположены на расстоянии двух сантиметров латеральнее от остистых отростков позвонков, что вызывает резкую боль в месте туннельной невропатии (компрессии) корешка нерва.
Неврологические симптомы наличия радикулита и ишиаса. Остеохондроз никогда не даёт симптомов воспаления седалищного нерва (ишиаса). При радикулите поясничного отдела позвоночника в 65 % случаев протекает с туннельной невропатией и воспалением седалищного нерва (с ишиасом), который диагностируется следующими методами:
Симптом Ласега - боль при натяжении нерва - один из самых постоянных признаков ишиаса. Он встречается почти во всех случаях седалищной невралгии. Исследуют симптом Ласега таким образом. Больной лежит на спине с разогнутыми ногами. Врач сгибает больную ногу в тазобедренном суставе, поднимая её вверх. В коленном суставе нога также должна быть предельно согнута. Это не вызывает боли, ибо при таком положении ноги больной нерв расслаблен. Затем врач, оставляя ногу согнутой в тазо-бедренном суставе, начинает разгибать ее в коленном, вызывая этим натяжение n. ischiadicus, что проявляется интенсивной болью.
Перекрестный симптом Ласега (иначе называемый симптом Бехтерева): сгибание в тазобедренном и одновременное разгибание в коленном суставе здоровой ноги вызывают острые боли в пояснице и больной йоге.
Симптом Дежерина: усиление болей в пояснице и по ходу седалищного нерва при чиханье и кашле.
Симптом Hepи: резкое пригибание головы к груди больного, лежащего на спине с выпрямленными ногами, вызывает острые боли, в пояснице и по ходу седалищного нерва.
Симптом Сикара: болезненность в подколенной ямке при подошвенном сгибании стопы.
Симптом Минора: больному предлагают подняться с пола из положения, лёжа на спине. Для этого больной ишиасом упирается руками позади спины, затем сгибает больную ногу в колене и, наконец, балансируя рукой больной стороны, при помощи другой руки и разгибая здоровую ногу, медленно поднимается.
Симптом Эрбена: понижение кожной температуры на больной ноге связано с поражением вегетативных волокон седалищного нерва. Температурная разница может быть установлена при прикасании тыльной поверхностью руки врача до симметричных участков обеих ног больного.
Симптом Бехтерева: боль при форсированном прижатии колена к постели у больного, лежащего на спине с разогнутыми ногами (при этом натягивается седалищный нерв).
3. Мануальная терапия абсолютно не эффективна при радикулите. Врачу важно обратить внимание на следующее правило: при радикулитах мануальная терапия абсолютно не эффективна и даже вредна, а при остеохондрозах - является самым эффективным методом лечения из всех существующих!!! Действительно, если пациент болен радикулитом и у него воспалены корешки нервов, выходящие из спинного мозга, то невозможно вылечить эту патологию, смещая позвонки друг относительно друга, растягивая здоровые ткани межпозвоночного диска!!! Совершенно другая ситуация возникает при остеохондрозе. При остеохондрозах вытяжение воспаленного диска и другие манипуляции снимают чрезмерное сжатие тканей хряща и улучшают их кровоснабжение. Поэтому происходит быстрое выздоровление. Однако, нужно помнить, что в 13% случаев встречается ситуация, когда пациент одновременно болен и остеохондрозом, и радикулитом!!! Необходимо обратить внимание, что похожие симптомы (например, в виде болей в области позвоночника) возникают при наличии многих других болезней, а не только при наличии радикулитов и остеохондрозов. Боли в позвоночнике могут давать травмы, раковое поражение тела позвонка (очень редкая патология - 1 больной радикулитом из 10000), миелит - воспаление поперечника спинного мозга вирусной или микробной этиологии, гнойный эпидурит - воспаление твёрдой мозговой оболочки, окружающей ЦНС, арахноидит - воспаление паутинной оболочки, обволакивающей ЦНС и т.п. Острые нарушения спинномозгового кровообращения (спинальные инсульты, дискогенная, посттравматическая, атеросклеротическая, токсическая миелопатия), пенетрирующие язвы желудка и двенадцатиперстной кишки, острые нарушения мозгового и венечного кровообращения (инсульты, инфаркты, эмболии артериальные окклюзии), туберкулёз лёгких, острые вирусные и микробные инфекции (грипп, менингит, энцефалит), атеросклероз почечных артерий и другие болезни также сопровождаются симптомом болей в области позвоночника.
4. Диагностика патологии в шейном отделе позвоночника для мануального терапевта. Диагностику остеохондроза лучше проводить у пациента в сидячем положении с согнутой вперед головой. Важно отметить, что в шейном отделе позвоночника фактически отсутствуют межпозвоночные диски между C.1 - C.2, C.2 - C.3 и C.3 - C.4. Между этими позвонками располагаются твердые, белые, суставные хрящи. Поэтому неправильным будет диагноз в виде «остеохондроза (воспаления межпозвоночного диска) верхнего, шейного отдела позвоночника». Здесь могут быть только радикулиты!!! Остеохондрозы могут быть в дисках ниже 4 шейного позвонка, и их можно легко определить следующим образом. Усаживают пациента на стул. Голову наклоняют вперед и тогда расстояния между остистыми отростками увеличиваются. После этого врач плотно прикладывает большой палец руки в расширенное пространство между позвонками, надавливает в пространство между остистыми отростками. При наличии остеохондроза боли усиливаются. Кроме того, врач может продолжать давить подушечкой большего пальца на межостистое пространство и одновременно он может медленно запрокидывать голову пациента назад. На шейном отделе позвоночника проводится следующие специфические исследования с целью определения блокад в межпозвоночных суставах.
1) Исследования пассивного наклона головы пациента назад, вперед, влево, вправо. Исследование в положении больного сидя выполняется при свободно опущенных им на колени руках, врач при этом фиксирует своими руками надплечья пациента для исключения возможности движений в плечевом поясе. Больной проводит активные движения в направлении наклона кпереди, кзади, вбок. Вращательные движения в обе стороны проводятся больным в положении наклона головы кпереди, кзади и в среднем положении, что может указать врачу на наличие функциональных блокад в верхнем или нижнем регионе шеи.
2) Исследование вращения шеи с одновременной пальпацией позвонков врачом. Врач «вилкой», образованной 1-м и 2-м пальцами рук, фиксирует дужку какого-либо позвонка. Больной при этом вращает головой в одну из сторон. По степени подвижности позвонка врач определяет степень подвижности в том или ином позвоночно-двигательном сегменте, наличие функциональных блокад или гипермобильности и их направление (справа, слева). Изучение движений в этом отделе позвоночника с сопротивлением врача движению проводится в такой же последовательности. Врач, пассивными движениями пальпируя межостистые промежутки одной рукой, второй рукой проводит пассивные наклоны головы кпереди и кзади, определяя степень подвижности в позвоночно-двигательных сегментах. При определении функциональных блокад между 1-м и 2-м позвонками врач пальпирует остистый отросток 2-го позвонка, который находится под затылочным бугром. Другой рукой проводится пассивное вращение головы на 20 - 25 ° в обе стороны. Отсутствие движения остистого отростка свидетельствует о наличие функциональной блокады. Наличие функциональной блокады в этом позвоночно-двигательном сегменте можно установить также принудительным вращением 2-го позвонка при боковом наклоне головы. Для этого врач пальцем фиксирует остистый отросток С.2, одновременно производя пассивный наклон головы вбок. Перемещение остистого отростка в противоположную сторону свидетельствует о нормальной подвижности в этом сегменте. При исследовании вращательными движениями исключаются боковые наклоны головы. Для этого врач локтем фиксирует надплечье больного, а ладонью этой же руки фиксирует теменную часть головы. Второй рукой врач, взяв больного за нижнюю челюсть, производит вращательные движения; изменив положение рук, производит вращение в противоположную сторону. Наклон головы в сагиттальной плоскости позволяет направить действия врача на верхний или нижний регион шеи. При наклоне головы кпереди блокируются сегменты ниже С.2. В нормальных условиях вращение в этой позиции составляет примерно 45°. При наклоне головы кзади более четко выявляется ограничение вращения в нижележащих позвоночно-двигательных сегментах. При этом с увеличением наклона головы кзади исследуются сегменты, расположенные более каудально. Из среднего положения головы проводится ориентировочное исследование вращательных движений в шейных позвоночно-двигательных сегментах. Объем движений в этой позиции в среднем равен 90°.
Исследование подвижности атланта относительно затылочной кости черепа проводится при максимальном вращательном движении головой. Врач, стоя сзади больного, прижимает его голову к себе и усиливает вращение, оказывая пружинящее давление на поперечный отросток С.1, расположенный между сосцевидным отростком и восходящей ветвью нижней челюсти. В норме определяется минимальная подвижность поперечного отростка. Возникновение боли и отсутствие какого-либо движения свидетельствуют о наличии функциональной блокады.
3) Для исследования подвижности в сегментах С.7 - D.1 (= С.7 - Th.1) врач, стоя сзади больного, накладывает ладони на плечи пациента, и большие пальцы упирает в боковые поверхности его остистого отростка какого-либо из указанных позвонков. Больной активно поворачивает голову в обе стороны, а врач по степени давления, оказываемого остистым отростком на палец, определяет наличие или отсутствие ограничения движения в соответствующем направлении. Таким способом последовательно определяется подвижность в верхнегрудных сегментах.
Одновременно с наклонами кзади целесообразно установить топику 7-го шейного позвонка. Как известно, этот позвонок чаще всего является наиболее выступающим в шейном регионе, однако в некоторых случаях таковым бывает 6-й позвонок. Для уточнения этого необходимо одновременно с пальпацией выступающего остистого отростка произвести пассивный наклон головы кзади. Если пальпируемый отросток уходит из-под пальца кпереди, это свидетельствует о том, что пальпируется 6-й шейный позвонок, если отросток имеет минимальную подвижность - значит это 7-й позвонок.
Для исследования пассивных боковых наклонов в положении больного сидя врач, стоя сзади него, рукой, приложенной к боковой поверхности головы, наклоняет ее в сторону исследуемого сустава. Боковой поверхностью 2-го пальца другой руки врач упирается в боковую поверхность щей в месте проекции межпозвоночных промежутков и создает этим точку опоры, через которую происходит сгибание.
4) Наличие грыжевого выпячивания (или сильного воспаления межпозвоночного сустава) определяется с помощью нагрузки, создаваемой по оси позвоночного столба, которая приводит к возникновению или усилению болевого синдрома. Для выполнения приема больного усаживают на кушетку, голова и шея его находятся в среднефизиологическом положении. Врач, стоя сзади, оказывает давление по вертикальной оси позвоночника (сверху вниз, от головы к крестцу) руками, сцепленными «в замок» и положенными на голову пациента. В то же время легкая тракция, вытяжение шеи вверх (подъём головы сидячего пациента), при наличии остеохондроза приводит к ослаблению боли.
5) Исследование пассивных движений в положении лежа имеет преимущество в связи с тем, что здесь шейные сегменты освобождаются от мышечного влияния. Изучение боковых наклонов в этой позиции связано, прежде всего, с сегментом С.1-С.2, однако данный прием удобен и для исследования нижележащих сегментов. При изучении сегмента С.1- С.2 голова пациента лежит на ладонях врача, боковые поверхности указательных пальцев его фиксируют поперечный отросток. Врач вращает голову пациента относительно оси, проходящей через кончик носа, чем и совершает наклон в исследуемом сегменте. Вторым пальцем руки врач создает точку опоры, через которую совершается сгибание, а также препятствует распространению этого движения на другие сегменты. При необходимости исследования боковых наклонов в более каудальных (то есть ниже расположенных) сегментах, пальцы врача последовательно смещаются каудально, упираясь в межпоперечные промежутки изучаемого сегмента, и голова пациента наклоняется в эту сторону.
Для определения боковых наклонов между С.0 - С.1 голова максимально отводится в сторону и лежит на ладони врача, средний палец этой руки пальпирует промежуток между поперечным отростком атланта и затылочной костью. Вторая рука врача лежит сверху, на боковой поверхности головы больного. Делая синхронные вращательные движения, ось которых проходит через кончик носа, врач определяет подвижность между пальпируемыми структурами. При изучении подвижности в сегменте С.О - С.1 в сагиттальной плоскости (кивки вперед и назад) рука врача, подведенная под голову снизу, «вилкой» из 1-го и 2-го пальцев охватывает дужку 1-го позвонка и фиксирует его поперечные отростки. При создании пассивного кивка вперед голова немного наклонена вперед, и другой рукой, упирающейся в лоб или подбородок пациента, врач производит небольшой толчок в каудальном направлении. При создании пассивного кивка кзади положение рук такое же, но перед выполнением приема голова наклонена несколько назад и толчок выполняется в краниальном направлении.
5. Диагностика патологии в грудном отделе позвоночника для мануального терапевта. На грудном отделе позвоночника проводится следующие специфические исследования с целью определения блокад в межпозвоночных суставах. Исследование проводится в различных позициях. Ориентировочным, но весьма информативным тестом является исследование так называемой дыхательной волны. Пациент при этом лежит на кушетке лицом вниз. Врач располагается рядом таким образом, чтобы его глаза находились на одном уровне с туловищем пациента. Когда пациент делает несколько глубоких дыхательных движений, врач в этот момент может увидеть место ограничения движений в сегменте, которое возникает во время вдоха или выдоха, то есть увидеть направление функциональной блокады. Кроме того, визуально можно определить нарушения движения ребер при дыхании, сравнивая движения в грудной клетке с двух сторон. Следует отметить, что блокады реберных движений могут выявляться на вдохе или выдохе.
1) Изучение активных и пассивных движений в грудном отделе позвоночника проводится преимущественно в положении исследуемого пациента сидя. При этом пациент выполняет активные наклоны вперед, назад, вращательные движения и боковые наклоны. Для исследования пассивных движений в сагиттальной плоскости пациент закладывает свои руки «в замок» на шее, а врач, одной рукой удерживая локти больного, поднимает их, исследуя движения в позвоночно-двигательных сегментах при разгибании, или опускает, изучая пассивное сгибание. Другой рукой он пальпирует межостистые промежутки сверху вниз, определяя наличие подвижности между остистыми отростками.
2) Вращательные движения исследуются в том же положении пациента. Врач плотно прижимает его туловище к своему, захватив противоположное плечо рукой, пропущенной под локтем ближней к нему руки пациента. Вращение туловища пациента вокруг вертикальной оси проводится движением туловища врача. Важным условием является исключение боковых наклонов исследуемого, но допустим легкий наклон вперед, особенно у полных пациентов. Это улучшает доступ к остистым отросткам. Другой рукой врач пальпирует остистые или поперечные отростки смежных позвонков. При пальпации остистых отростков он отмечает уменьшение объема движения в блокированном сегменте в начале движения, а при пальпации поперечных отростков (с противоположной стороны) - в момент максимального вращения. Для изучения боковых наклонов пациент скрещивает руки на груди, а врач прижимает его туловище к себе, фиксируя противоположное плечо рукой, пропущенной под руками пациента. Своим туловищем врач производит небольшие толчковые движения, наклоняя туловище пациента в противоположную сторону. Другой рукой он проводит пальпацию двух смежных остистых отростков, определяя подвижность между ними.
3) Исследование подвижности в реберно-поперечных суставах проводится в тех же позициях врача и пациента, что и при изучении вращения. Здесь врач пальпирует проекцию реберно-поперечных суставов, находящихся на расстоянии 3 - 3,5 см от остистых отростков. Одновременно с пальпацией врач проводит пассивное движение туловища пациента. При этом вначале делается наклон назад, затем вращение в противоположную сторону от исследуемого сустава и, наконец, наклон вперед. В момент выполнения движения врач должен ощутить некоторую подвижность головки ребра.
Определение подвижности ребер можно проводить в положении пациента сидя или лежа. Рукой врач проводит пальпацию межреберных промежутков и определяет наличие ограничения подвижности между ребрами, которое может возникать на вдохе или выдохе.
6. Диагностика патологии в поясничном отделе позвоночника для мануального терапевта. На поясничном отделе позвоночника проводится следующие специфические исследования с целью определения блокад в межпозвоночных суставах.
1) Исследование подвижности в межпозвоночных дисках при пассивном сгибании. Положение пациента лежа на спине. Врач одной рукой захватывает обе ноги пациента, при этом одна нога заброшена на другую. Врач, приподнимая ноги пациента и приближая их к его брюшной стенке, другой рукой проводит пальпацию межостистых промежутков, определяя наличие подвижности. Пациент лежит на боку лицом к врачу с согнутыми в коленных и тазобедренных суставах ногами. Врач бедрами прижимает колени пациента и, производя качающие движения, подтягивает их кпереди, к брюшной стенке. Проводится пальпация межостистых промежутков для определения подвижности в межпозвоночных дисках.
2) Исследование подвижности в межпозвоночном суставе (диске) при пассивном разгибании. Изучая пассивную экстензию в нижне-грудном регионе, врач укладывает пациента на живот, располагая его руки вдоль туловища. Одной рукой врач захватывает ноги пациента несколько выше коленных суставов и приподнимает их, производя качающие движения. Свободной рукой производится пальпация межостистых промежутков. Для облегчения нагрузки врач может производить упор коленом в кушетку. Исследование при пассивном боковом сгибании проводится в таком же положении больного, но при соблюдении условия, что его ноги согнуты в коленном и тазобедренном суставах под прямым углом так, что голени расположены параллельно туловищу. Врач, захватывая ноги пациента в области колена или голени, поднимает их кверху, одновременно производя пальпацию остистых отростков позвонков с вогнутой стороны, то есть сверху.
3) При исследовании вращения в сегменте L.5 - S.1, где движения в этом направлении могут составлять 15° - 16°, И. Дворжак с соавторами (1987 год) указывает на возможность их обследования следующим способом. Пациент сидит верхом на кушетке, руки сцеплены за головой. Врач одной рукой прижимает туловище пациента к себе, удерживая его за плечи. Этой же рукой проводится пассивное вращение. Двумя пальцами другой руки врач пальпирует остистый отросток L.5 позвонка и верхнюю точку остистости гребня крестца. Смещение пальцев, фиксирующих данные точки, во время пассивного вращения будет указывать на объем движения в L.5 - S.1. Чтобы правильно оценить состояние межпозвоночного сустава (диска), все пассивные движения (приемы) необходимо проводить безболезненно, чтобы избежать возможной рефлекторно-мышечной реакции, а значит, ограничения подвижности в межпозвоночный сустав (диск) и неправильной оценки его состояния.
4) Исследования угла наклона во всем поясничном отделе позвоночника. Поясничный отдел позвоночника состоит из пяти позвонков и люмбо-сакрального перехода. Все пять позвонков имеют крупные размеры, а межпозвоночные диски здесь высокие (1\3 тела позвонка). По данным разных авторов, суммарный наклон вперед (сгибание) в этом отделе достигает 60 - 80 °, разгибание - 30 - 35 °. Боковые наклоны во фронтальной плоскости проводятся в пределах 20 - 30 °. Вращение здесь резко ограничено и составляет примерно 10 - 15 °, однако оно в обязательном порядке сопровождает боковой наклон. Позвонки при этом вращаются без наклона в противоположную сторону. Функциональное исследование поясничного отдела позвоночника начинают с активных движений, которые выполняются пациентом в положении стоя. При наклоне вперед при выпрямленных ногах (без развода колен) врач определяет расстояние от опущенных рук до пола. При этом определяется не только увеличенное положительное расстояние от пальцев до пола, но и отрицательное расстояние, если пациент касается пола всей ладонью. Это может указывать на признаки гипермобильности в двигательном сегменте или на способность к перерастяжению ишио-круральной мускулатуры (К. Левит, 1973). При пробе Шоберга измеряется расстояние между остистыми отростками двух позвонков, чаще всего L.5 и L.4. При наклоне вперед это расстояние в норме должно увеличиваться. При наличии патологических изменений в этом регионе оно остается без изменений. Наклон назад позволяет предположить наличие признаков артроза дуговых суставов, в случае если это движение вызывает болевую реакцию. Усиление лордоза в момент наклона кзади может свидетельствовать о наличии локальной гипермобильности. При боковом наклоне необходимо обращать внимание на то, чтобы пациент не сгибал коленные суставы и не отклонялся вперед и назад. Следят также за тем, до какого места ноги пациент достанет кончиками пальцев (чаще всего - несколько ниже колена), плавно ли происходит изгиб в динамике движения или в каком-либо месте возникает как бы «надлом», свидетельствующий о наличии функциональной блокады. При нормальном объеме бокового сгибания вертикальная линия, опущенная от задней подмышечной складки, должна проходить через межъягодичную складку. Отклонение этой линии до противоположного гребня подвздошной кости является признаком гипермобильности. Необходимо обращать внимание на вращательную синкинезию таза, которая в нормальных условиях возникает при боковых наклонах туловища. Таз при этом производит сложное движение: при наклоне до уровня тораколюмбального перехода он вращается в противоположную от наклона сторону, а при достижении люмбосакрального перехода вновь вращается в противоположную сторону. Отсутствие синкинезии указывает на наличие функциональной блокады в каком-либо из этих отделов.
5) Симптом глубокой пальпации паравертебральных мышц. При наличии радикулита поясничного отдела позвоночника всегда будет болезненно давление большего пальца врача на паравертебральные мышца, осуществляемое сзади спины пациента и спереди, через брюшную стенку.
7. Диагностика патологии в крестцово-копчиковым сочленении для мануального терапевта. Исследование крестцово-копчикового сочленения начинают с наружной пальпации, надавливая на конец копчика, подтягивая его в вентродорсальном направлении. Нужно также пальпировать боковые его поверхности. При наличии болезненности проводится пальпация через прямую кишку. Здесь необходимо пальпировать крестцово-копчиковую связку и мышцу, поднимающую анус, напряжение которых приводит к блокаде копчика. Исследования связок, фиксирующих тазовые кости, проводятся в положении больного лежа на спине. При этом для определения степени нагруженности подвздошно-поясничной связки (lig. iliolumbalis) врач сгибает ногу пациента, расположенную с противоположной от него стороны, в коленном и тазобедренном суставах на 90°, приводит колено пациента кнутри и производит толчок по оси бедра. Возникновение неприятных ощущений или боли в поясничном регионе говорит о патологическом состоянии связки. Для исследования крестцово-подвздошной связки (lig. iliosacralis) врач приводит колено в направлении к противоположному плечу. Толчок оказывается также по оси бедра. Исследование крестцово-бугорной связки (lig. sacrotuberalis) проводится таким же образом, однако колено здесь приводится к гомолатеральному плечу.
§ 64. Общие принципы лечения остеохондрозов.
После того, как проведено обследование пациента и поставлен диагноз, врач приступает к лечению. Как и для каждого метода лечения (хирургии, иглотерапии, гипноза, физиотерапии и так далее) существуют показания и противопоказания для применения мануальной терапии. Показано лечить мануальной терапией те болезни, которые она хорошо излечивает. Запрещено лечить мануальной терапией те болезни, где этот метод не эффективен или даже может принести вред здоровью пациента. Механизм лечебного воздействия при использовании метода мануальной терапии следующий. Функция и трофика тесно связаны друг с другом. Причина лечебного эффекта при применении манипуляции мануальным терапевтом кроется в следующем. Межпозвоночные диски, как и все другие живые ткани целостного организма, снабжаются кровью, которая приносит хрящу кислород и питательные вещества. Специфика кровоснабжения хрящевой ткани межпозвоночных дисков состоит в том, что хрящи не содержат ни мелких кровеносных сосудов, ни капилляров. Распространение питательных веществ по объему всей хрящевой ткани осуществляется диффузно, благодаря осмотическому просачиванию веществ по всему объему хрящевой ткани. Кровоснабжение межпозвоночных дисков происходит от тонких артерий, которые исходят из тел позвонков. Мелкие артерии базального отдела тела позвонка на довольно большой площади подходят к хрящевой пластине (к хрящевой ткани) и только касаются поверхности хряща. Дальше питательные вещества крови и кислород распространяются диффузно по объему всей хрящевой ткани межпозвоночного хряща. При выраженном дегенеративно-дистрофическом процессе внутри хрящевой ткани межпозвоночного диска медленно накапливаются продукты патологически измененных тканей, которые препятствуют процессу диффузно - осмотического питания хрящевых тканей. Полностью прекращается поступление внутрь хрящевого диска кислорода и питательных веществ. Почему уничтожение препятствия движения в межпозвонковом диске насильственным путем (при помощи манипуляции) приводит к «чудесному и моментальному» излечению от остеохондроза? Чтобы возобновить осмотическое питание хряща диска необходимо «растереть, растолочь, измельчить» крупные частички «полуомертвевшей» ткани внутри диска. Это и делают мануальные терапевты при помощи манипуляций. Происходит механизм раздавливания крупных участков «полуомертвевшей» хрящевой ткани, что сопровождается «треском и щелчком». Иногда врач даже осязает специфическое сотрясение тела пациента в момент раздавливания «патологически измененного хрящевого кристалла». Мелкие крупинки омертвевшей хрящевой ткани раздавливаются бесшумно. После удачной манипуляции по устранению «блокады в межпозвоночном суставе» процесс питания хрящевой ткани межпозвоночного диска улучшается в сотни раз, а высота диска, до этого чрезмерно увеличенная или уменьшенная, принимает нормальные физиологические размеры. Этим и объясняется возникновение лечебного эффекта после проведенных манипуляций костоправами, народными целителями, остеопатами, хиропрактиками и мануальными терапевтами. Мануальная терапия проводится в строго определенной последовательности.
1. Диагностика. Прежде, чем начинать лечение мануалист определяет точное расположение «больного» межпозвоночного диска. Общие и специфические методы диагностики подробно описаны в предыдущем параграфе.
2. Расслабление, релаксация мышц, окружающих «больной» межпозвоночный диск и релаксация мышц, удалённых от места компрессии нерва. Подготовительным звеном для лечения является применения многочисленных методов релаксации мышц, окружающих «больной» межпозвоночный диск. Для релаксации мышц применяется массаж, иглотерапия, тепло, втирание мазей, перерастяжение спазмированных мышц (постизометрическая релаксация) и множество других методов и приемов. Врач стремиться расслабить спазмированные мышцы вокруг «больного» диска по той причине, что их спазм мешает, препятствуют насильственному смещению позвонков относительно друг друга, усиливая «силу трения» в межпозвоночном диске. При наличии остеохондроза в грудном и в поясничном отделе позвоночника часто спазмируются мышцы живота. Одним из эффективных методов лечения остеохондрозов является согревающий массаж спазмированных мышц.
1) Диагностика спазмированной мышцы. Опишем данный метод лечения более подробно. Прежде, чем начать растягивать сильно сокращенную мышцу, расположенную в непосредственной близости от воспаленного диска, необходимо диагностировать ее спазм.
§ Установливается наличие спазмированной мышцы можно пальпацией или натягиванием мышцы при помощи сгибания позвоночника в противоположную сторону. Если попросить больного нагнуться так, чтобы спазмированная мышца натягивалась, то пациент моментально почувствует боль.
§Очень часто мануальными терапевтами применяется метод диагностики спазма групп мышц с одной стороны (справа или слева) на грудном или поясничном отделе позвоночника, который называется методом «свободно бегущих пальцев». Пациент раздевается до пояса и становится к врачу спиной. Врач ставит указательные пальцы правой и левой руки на паравертебральные мышцы, одна из которых патологически сокращена и требует перерастяжения (требует постизометрической релаксации). Пальцы врача располагаются на горизонтальной линии и строго на одинаковом расстоянии от остистых позвонков справа и слева. После этого врач просит больного сильно нагнуться вперед. При сгибании туловища мышцы пациента растягиваются, и пальцы врача свободно следуют за ними. Но палец в области мышечного спазма «пройдет вперед расстояние» не более 3 сантиметров, а палец на «здоровом мышечном участке» пройдет расстояние в 6 - 8 сантиметров. Так можно достаточно точно определить участок мышечного спазма в области грудного и поясничного отделов позвоночника. После определения места спазма мышцы ее необходимо перерастянуть при помощи постизометрической релаксации или ослабить ее силу спазма другим методом (физиотерапией, иглотерапией).
§При наличии спазма крупных мышц только с одной стороны туловища возникает симптом ложного укорочения ноги (левой или правой) на стороне спазма. Пациент ложится на кушетку на живот, стопы свешиваются с края кушетки, и врач сравнивает уровень расположения пяток. На стороне спазма крупных мышц туловища нога будет короче на 1 - 3 сантиметра, чем длина ноги на здоровой стороне (где отсутствует спазм мышц туловища). Укорочение возникает от подтягивания ноги вверх крупными спазмированными мышцами спины и живота. При этом «симптом ложного укорочения ноги» надо дифференцировать с истинным укорочением ноги после переломов, дисплазии головки бедра, врождённых аномалий нижних конечностей.
2) Многочисленные приёмы общей и местной релаксации мышц, расположенных вокруг воспаленного или поврежденного межпозвоночного диска. Обязательным условием для успешного проведения мануальной терапии является расслабление мышц, поэтому первым этапом каждой лечебной процедуры должна быть общая и местная релаксация. Больной должен лежать спокойно, максимально расслабиться, не боясь действий врача. Почти в 80% случаев компрессия нерва (в фасциальном отверстии при радикулите или в межпозвоночном отверстии при остеохондрозе) сопровождается возникновением непрерывного спазма мышц (рядом расположенных к воспалительному очагу). Спазмированные крупные мышцы прижимают друг к другу позвонки и препятствуют проведению манипуляций, так как манипуляции связанны с их смещением относительно друг друга. Чтобы «вправление» позвонков было легким и удачным, необходимо ликвидировать патологическое сокращение (спазм) мышц. Для этого применяются многочисленные приемы по релаксации (расслаблению) мышц. Одним из таких методов релаксации является постизометрическая релаксация. После чрезмерного перерастяжения (но нельзя допустить разрывов мышечной ткани) мышца долгое время пребывает в расслабленном, релаксированном состоянии.
3) Изометрическая релаксация - это общая и местная релаксация мышц, расположенных вокруг воспаленного или поврежденного межпозвоночного диска. При рефлекторном мышечном спазме всегда эффективны методы постизометрической релаксации. Постизометрическая релаксация мышц - это есть не что иное, как перерастяжение мышц, которые длительное время (иногда годы) находится в спазмированном состоянии. Постизометрия (post-iso-metria) в переводе c латинского языка означает «состояние после (= post) изменения (= iso) длины (= metr)» мышцы. Еще древние медики заметили одну патофизиологическую закономерность: если мышцу быстро вытянуть, получив кратковременный болевой эффект, то от наступившей боли возникает «шок мышцы», который проявляется достаточно продолжительным ее параличом, полным расслаблением этой мышцы. Если до «постизометрического» перерастяжения какая-то мышца находилась в патологическом сокращении и вызывала постоянную ноющую боль, то после физиологического перерастяжения мышцы происходит атония мышцы, ее расслабление и боли прекращаются. Пользуясь именно этим правилом, люди, которым во время плавания в прохладной воде «свело» икроножную мышцу, снимают этот болезненный спазм. Они берутся двумя руками за стопу, расположенной на стороне болезненной икроножной мышцы, и сильно тянут стопу на себя. Икроножная мышца при этом сильно растягивается, возникает острая, парализующая мышцу боль, и болезненный спазм проходит. Человек может продолжать плыть дальше. При релаксации мышц пользуются правилом «болевого шока для спазмированной мышцы», растягивают ее до предела, и тем самым устраняют спазмы и длившейся годами болевой синдром. Самое главное условие для проведения перерастяжения мышцы методом постизометрической релаксации - мышца должна быть патологически спазмирована! Если нет мышечного спазма, то и нельзя проводить постизометрическую релаксацию. Врачу важно помнить, что действие врача в виде перерастяжения мышцы с нормальным её тонусом, а тем более со сниженным тонусом мышцы, может навредить здоровью пациента: возникнут микроразрывы внутри толщи мышцы, связок, суставных сумок. Клинически это проявляется длительными болями различной степени интенсивности в суставе или мышце. Постизометрическая релаксация мышц (ПИР) фактически относится к нейромышечной терапии. При мануальной терапии предполагаются следующие принципы проведения постизометрической релаксации (Е. Рыхликова).
a. Постизометрическая релаксация мышцы наступает после изометрического изменения длины мышцы, то есть мышца, которую необходимо расслабить, должна предварительно растянуться при приложении к ней силы.
b. Прилагаемое растяжение не должно быть значительным. Чаще от мануального терапевта требуется почти минимальное усилие. Сопротивление всегда создается вдоль оси движения. Для его создания мануальный терапевт обычно использует ладонную поверхность своей руки, а другая рука стабилизирует тело больного.
c. Пациент, со своей стороны, при проведении приема также не должен прилагать значительного физического усилия. Следует доступно разъяснить ему суть приема, чтобы получить его сознательное соучастие. Главная задача пациента - это предельно расслабится.
d. При проведении приема пациенту предлагают переводить взгляд (иногда и голову) в направлении движения.
e. При движении против сопротивления больной делает вдох.
i. После 10-секундного поддержания сопротивления больной выдыхает, а мануальный терапевт проводит пассивное движение в противоположном направлении, используя нежное, мягкое давление или тягу. Больной должен сопровождать и это движение перемещением своего взгляда (и головы).
k. Прием постизометрической релаксации (ПИР) повторяют 3 - 7 раз.
Многочисленные способы изометрической миелорелаксацией описаны в соответствующих параграфах по лечению шейных, грудных и поясничных остеохондрозов.
4) Кроме растяжения спазмированной мышцы существует огромное количество других способов её расслабления.
§ Медикаментозная релаксация. Применяется при чрезмерно болезненных мышечных судорог и спазмов. Мышечному расслаблению способствуют назначение транквилизаторов и миорелаксаторов (седуксен, элениум, скутамил-Ц, мелликтин).
§ Общий массаж мышц. Для релаксации спазмированных мышц проводится массаж в расслабляющем режиме. Релаксация мышц, и в первую очередь предшествующий этому массаж, создает хорошие условия для проведения приемов мануальной терапии. Массаж представляет собой первоначальный физический контакт с больным, и от того, насколько врач сумеет передать своими первыми прикосновениями к его телу стремление облегчить страдания, часто зависит весь исход лечения. Грубое, болезненное прикосновение автоматически вызывает у пациента ответную защитную реакцию в виде напряжения мышц и подсознательного недоверия, преодолеть которое потом очень сложно. Как показывает практика, быстрее расслабляются мышцы, если их массажировать (и одновременно нагревать) пол-литровой пластмассовой бутылкой, залитой до пробки горячей водой.
§Для снятия спазмов у болезненных мышц часто применяют точечный массаж и его японскую разновидность - метод шиацу. Очень болезненные точки соответствуют чрезмерно сокращенным мышцам. На эти спазмированные мышцы сильно надавливают и их массажируют. Очень часто сильное давление на спазмированную мышцу снимает ее спазм.
§ Втирание мазей в место спазмированной мышцы (фастум - гель, апизатрон, випротокс, випросал, бом-бенге и другие) способствуют ликвидации спазма. Всасываясь в толщу мышцы мазевые ингредиенты нагревают ее, действуют как местное анестезирующее вещество. Длительное втирание мази в мышцу является не чем иным, как местным массажем.
§ Иглотерапия. Непосредственно перед мануальной терапией можно провести процедуры рефлексотерапии (иглоукалывание, электроакупунктура), используя седативный метод воздействия на точки акупунктуры, расположенные в области спазмированных мышц.
§ Нагревание спазмированной мышцы грелкой. Баня. Мышечному расслаблению способствуют общее нагревание тела, тепловые процедуры в банях и саунах. Автор этой книги наблюдал лечение дискогенных радикулитов народными целителями (костоправами) в банях. После 5 - 6 лет неудачного лечения в поликлиниках и больницах пациенты решались на лечение у народных целителей-костоправов. Целители сначала парили больного в бане, а потом ложили на широкую лавку и проводили манипуляции по «вправлению позвонков». После сильного разогрева в сауне мышцы и связки пациента достаточно сильно расслаблялись. Этим пользовались костоправы, и после перегрева тела больного довольно легко проводили удачные манипуляции. Очень часто костоправы вылечивали безнадежных (по определению официальной медицины) больных. Мышечному расслаблению способствуют даже местное тепло грелки.
3. Тракция. Тракция (растяжение позвоночника) является методом подготовки сустава к проведению манипуляции. Подготовительным этапом лечения при помощи мануальной терапии является. Тракция - это силовая манипуляция врача в виде вытяжения позвоночника или какого-то другого сустава в длину. Вытягиваются в первую очередь связки, а во вторую - мышцы, окружающие позвоночник. Чаще всего вытяжение проводится самим мануальным терапевтом или его помощниками. Существует большее количество механизмов, которые способны растянуть позвоночник пациента. Это в основном специальные кровати, оснащенные лебедками и электромоторами. Автор наблюдал приспособления мануальных терапевтов, которые подвешивают пациента с остеохондрозом за ноги, а в руки пациент брал гири. Тракция может иметь вид продольного растяжения одновременно левой и правой стороны тела (продольная тракция). Тракция может иметь вид одностороннего натяжения (то есть проводится тракция только правой стороны шеи или туловища, или только левой стороны), если натяжение позвоночника происходит с одновременном его изгибом в какую-то сторону (которая остается не вытянутой). Вытяжение позвоночника во время манипуляции в несколько раз облегчает «вправление позвонка» и снижает травматизацию при силовом перемещении позвонков друг относительно друга. Хорошего растяжения позвоночника можно достигнуть после длительного свисания с фиксированными ногами и головой вниз на сильно наклонной плоскости (на специальном тренажере). Специфические приемы тракции шейного, грудного и поясничного отделов позвоночника описаны в последующих параграфах.
4. Мобилизация. Мобилизация является методом подготовки сустава к проведению манипуляции. Происходит от английского слова «mobile, mobilize», что имеет смысловое значение «двигать, перемещать, делать подвижным что-то (или кого-то)». Применяя этот этап лечения, врач, во-первых, еще раз (после ранее проведенной диагностики) определяет объем «подвижности» межпозвоночных дисков, а, во-вторых, 5 - 8 раз «проходит всю дистанцию» доступного движения, разрабатывая и «обкатывая» (доступный без лечения) угол смещения позвонков. Мобилизация - это движение без применения силы, которые делает доктор, когда он дополнительно разрабатывает тот сокращенный объем движение в межпозвонковом суставе, который совершает пациент собственными силами, без дополнительных внешних усилий. При отсутствии блокады (снижения объёма движения) в суставе процедура мобилизации теряет свой лечебный смысл. В этот этап лечения врач определяет «подвижность» межпозвоночных дисков. В конце этого этапа лечения определяются границы подвижности блокированного межпозвоночного сустава, определяется допустимый объем (предел) движений в «больном суставе». Мобилизация может быть самостоятельным методом лечения или применяться в качестве подготовки к манипуляции. Она заключается в постепенном и безболезненном восстановлении подвижности позвоночных сегментов с помощью ритмически повторяемых пассивных движений в суставах в пределах их физиологического объема. Врач обеспечивает хорошую фиксацию выше- или нижележащего позвонка и производит с небольшим усилием несколько медленных ритмичных движений в блокированном сегменте в сторону имеющегося ограничения с постепенным увеличением их объема. Прием повторяют несколько раз, стремясь достичь предела максимально возможного физиологического движения в блокированном сегменте. Оказать лечебное воздействие непосредственно на нарушенную суставную подвижность позволяет мобилизация постепенное, ненасильственное восстановление подвижности двигательного сегмента. Она часто используется как один из видов подготовки к манипуляции. Дело в том, что мобилизация представляет собой функциональное движение или суставную игру («jont-play»). Пассивное выполнение движений мобилизации приводят к крайнему положению суставных поверхностей в сочленении, т. е. к состоянию преднапряжения. Необходимо пояснить, что под суставной игрой понимаются такие движения в суставе, которые человек не способен выполнить самостоятельно, но свобода которых имеет, тем не менее, важное значение для нормальной суставной функции. Здесь можно привести аналогию из области автодела - чтобы колеса автомобиля хорошо крутились, необходимо сохранять их легкий люфт. С помощью ритмичных пружинящих мобилизационных движений против сопротивления в конце диапазона движения в сочленении можно устранить его «блокировку», даже без последующих манипуляций. Мобилизацию, таким образом, можно рассматривать не только как подготовку, но и как альтернативу манипуляции. Важно, что проведение мобилизации никогда не выводит сустав за физиологически допустимые границы подвижности, Осуществляют мобилизацию плавными, ритмичными движениями, синхронизируя их с ритмом дыхательных движений больного (на выдохе). Мобилизирующий прием рекомендуется повторять от 5 до 15-20 раз. Иными словами мобилизация представляет собой функциональное движение или суставную игру. Под суставной игрой понимаются такие движения в суставе, которые человек не способен выполнить самостоятельно, но свобода которых, тем не менее, имеет важное значение для нормальной суставной функции. Под свободой движений в суставе подразумевается хороший люфт, подобно люфту колеса автомобиля. Таким образом, с помощью ритмичных пружинящих мобилизационных движений против сопротивления в конце диапазона движения в сочленении можно устранить его блокаду даже без последующих манипуляций. Плавные, ритмичные движения мобилизации синхронизируют с ритмом дыхательных движений больного (на выдохе).
5. Иммобилизация, преднапряжение, «замыкание» или фиксация. Иммобилизация является методом подготовки сустава к проведению манипуляции. Происходит от английского слова «immobilize», имеющий дословный перевод «делать неподвижным что-то (или кого-то), фиксировать, прижимать к чему-то». Во время этого этапа лечения врач достигает положения упора для «больного» позвонка (или для дистального рычага какого-то сустава), то есть - он приводит позвонки «над и под» воспаленным межпозвоночным диском в положение «предельного угла поворота», дальше которого больной самостоятельно смещать позвонки не в силах, а продолжение движения возможно только благодаря усилию врача в виде манипуляции. Очень часто мануалисты объединяют два этапа лечения - мобилизацию и иммобилизацию, называя всю сумму действий одним словом - мобилизация. Автор книги считает это не совсем правильным, так как происходит объединение двух совершенно противоположных по смыслу действий: свободного движения и насильственной фиксации. Иммобилизация (или «замыкание» межпозвонкового сустава, состояние преднапряжения и фиксации) - это действия врача, направленных на обездвиживание, на фиксацию позвонков, расположенных выше и ниже воспаленного или травмированного межпозвоночного диска. При отсутствии блокады (снижения объёма движения) в суставе процедура иммобилизации теряет свой лечебный смысл. Сделать «замыкание» или иммобилизацию для надежного выполнения специфической манипуляции недостаточно, необходимо еще выбрать правильные контакты и захваты. Контактом называется костная структура, на которую мануальный терапевт прямо переносит свое усилие в ходе выполнения приема. На руке можно выделить четыре основных контактных пункта - радиальный край указательного пальца, подушечка большого пальца, тенар и область между тенаром и гипотенаром (Вернер, Астер, 1952). Специфические приемы «нацелены» на конкретный двигательный сегмент за счет так называемого «замыкания», т. е. из воздействия исключаются прочие двигательные сегменты. «Замыкание», в принципе, может быть достигнуто двумя способами. Первый способ - используя определенную комбинацию движений, мануальный терапевт может вызвать достаточное натяжение связочного аппарата позвоночника, ограничивающее подвижность двигательных сегментов. Второй способ - за счет определенного сочетания движений врач может привести суставные поверхности этих сегментов в такое положение, которое исключает всякую подвижность. Тем или иным мобилизационным приемом создается перенапряжение внутри хрящевого вещества межпозвоночного диска, которое определяется по ощущению утраты пружинящего сопротивления сустава. «Зымыкание» движений является началом манипуляции, когда на пределе возможной амплитуды движений производится кратковременное направленное давление или толчок с незначительным превышением объема физиологической подвижности сустава, но без его анатомических повреждений. Мануальный терапевт устанавливает выбранный контакт на костную структуру пациента (остистый отросток, поперечный отросток, дуга позвонка, угол ребра и так далее). Только после этого врач имеет возможность оказывать давление в определенном направлении, чем достигает состояния «преднапряжения» для проведения манипуляционного толчка.
